インビザラインはどれくらい期間がかかる?長くかかるケースも
2026年2月19日
こんにちは。港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」です。
インビザラインは、透明なマウスピースを使用することで目立たずに歯並びを矯正できる方法として、近年多くの人に選ばれています。
インビザラインによる治療を考えている方のなかには「どれくらいの期間がかかるのか」「なぜ長くかかるケースがあるのか」といった疑問をおもちの方がいるでしょう。治療にかかる期間を把握しておくことは、計画的に治療を進めるうえで非常に重要です。
この記事では、インビザライン治療にかかる期間や治療が長引く理由、さらに治療の具体的な流れについて解説します。
インビザラインの治療期間

インビザラインの治療期間は、患者さまの歯並びの状態や治療目標によって異なりますが、一般的には1〜2年程度が目安とされています。
前歯のわずかな位置調整であれば短期間で終了することもありますが、複数の歯を移動させる必要があるケースや、噛み合わせの改善を伴う場合は、より長い治療期間が必要となります。
また、インビザラインはマウスピースの装着時間や装着方法に大きく左右される治療法であり、自己管理の徹底が求められます。マウスピースは1日20〜22時間装着する必要があり、食事や歯磨きのとき以外は装着することが重要です。
インビザラインの治療期間が長くなるケース
インビザラインの治療は、患者さんの口腔内の状態や生活習慣によって、予定よりも長くかかることがあります。ここでは、治療期間が長くなるケースについて解説します。
歯並びが複雑な場合
インビザラインは多くの歯並びの問題に対応できますが、歯のねじれや重なり、噛み合わせのずれが大きい場合には治療が長引く傾向があります。
こうした複雑なケースでは、歯の動きを細かく調整する必要があるため、マウスピースの枚数も多くなり、治療期間も長くなる可能性があるのです。また、治療中に歯が計画通りに動かない場合は、再診断やマウスピースの作り直しが必要になることもあります。
装置の装着時間が不足している場合
インビザラインでは、マウスピースを1日20〜22時間装着する必要があり、この時間を守らなければ計画通りに歯を動かすことができません。装着時間が不足すると、歯の移動が遅れ、治療が長引く原因になります。
装置の装着を忘れたり、食後の装着を怠ったりすると、治療の進行に大きな影響が出るため注意が必要です。
装置の交換時期を守れていない場合
インビザラインでは、マウスピースを1〜2週間ごとに新しいものに交換して歯を動かしていきます。一定のペースで新しいマウスピースに交換することで、歯は少しずつ計画通りに動いていきます。
しかし、マウスピースの交換時期を守らないと、歯の動きにもズレが生じます。そのずれが積み重なると、治療期間が長くなる可能性があるのです。
虫歯や歯周病になった場合
治療中に虫歯や歯周病が見つかると、矯正を一時中断してそちらの治療を優先する必要があります。これは、口腔内の健康状態が整っていないと、矯正の効果が十分に発揮されないためです。
また、治療によって歯の形や位置が変わると、新たにマウスピースを作り直すことになる場合もあります。こうした要因が重なると、治療のスケジュールにズレが生じ、結果的に期間が延びる可能性があるのです。
装置を紛失・破損した場合
マウスピースは繊細な素材でできているため、落下したり強い力が加わったりすると破損することがあります。また、外出先で外した際に紛失するケースも少なくありません。紛失や破損によって新しいマウスピースの作り直しが必要になると、治療再開までに時間がかかります。
マウスピースを大切に取り扱うことが、治療をスムーズに進めるためのポイントです。
歯科医師の指示どおりに通院していない場合
インビザライン治療では、定期的に歯科医院でチェックを受けることがとても大切です。通院の間隔は通常1〜2か月ごとに設定されていますが、このタイミングで歯の動きやマウスピースのフィット感を確認し、必要に応じて治療の調整が行われます。
もし予定していた通院を後回しにしたり、間隔が長く空いたりすると、万が一トラブルが起こっていても発見が遅れ、結果として治療期間が延びる可能性があるのです。
インビザラインの治療の流れ
インビザラインによる矯正治療は、事前の準備から治療開始、そして保定期間に至るまで、複数のステップを経て進められます。ここでは、治療の流れについて解説します。
カウンセリング
まずはカウンセリングから始まります。ここでは、患者さまの歯並びのお悩みや治療に対するご希望を伺い、インビザラインでの治療が適しているかどうかを判断します。費用や治療期間の目安、治療中の注意点など、気になることはこの段階でしっかり確認しておくとよいでしょう。
精密検査と治療計画の立案
インビザラインで矯正を行うことが決まったら、次に精密検査を行います。この検査では、口腔内の状態を詳しく確認するために、レントゲン撮影や歯型の採取、噛み合わせのチェックなどが行われます。
これらのデータをもとに、歯科医師が患者さん一人ひとりに合わせた治療計画を作成します。歯がどのように動いていくのかをシミュレーションできるため、事前に仕上がりのイメージを確認できるのもインビザラインの大きな特徴です。
マウスピースの作製と装着開始
治療計画が確定すると、患者さま一人ひとりの歯並びに合わせたマウスピースが作製されます。装置が完成すると、いよいよ治療がスタートします。
基本的には1日20〜22時間の装着が必要です。1〜2週間ごとに新しいマウスピースへと交換し、段階的に歯を動かしていきます。適切に使用すれば、計画通りに歯列が整っていきます。
定期通院
マウスピース矯正中は、1〜2か月ごとに定期的な通院が必要です。
通院の際には、歯が計画通りに動いているか、虫歯や歯周病などのトラブルが起こっていないかなどを確認します。治療中に問題が発生した場合や、進み具合にズレが生じた場合でも、定期的なチェックによって早期に対処できます。
また、歯の動きに合わせて追加のマウスピースの作製が必要になることもあり、そうした判断も通院時に行われます。
治療完了と保定期間
歯並びが整い、治療が完了したあとは、保定期間に入ります。歯は元の位置に戻ろうとする性質があるため、リテーナー(保定装置)を使用して歯の位置を安定させていく必要があります。
リテーナーの装着時間が不十分だったり、通院を怠ったりすると、歯が元の位置に戻る後戻りが起こることがあります。後戻りを防ぐためにも、保定期間中の管理が大切です。
保定期間は通常1年から3年程度ですが、歯並びの状態によってはさらに長く装着が必要になる場合もあります。
インビザラインの治療を計画どおりに進めるためには
計画どおりの期間で治療を終えるためには、日常生活での心がけが大切です。
装置の装着時間を厳守する
インビザラインの治療効果は、マウスピースをどれだけ正しく装着できるかに大きく左右されます。
治療中は、マウスピースを1日20〜22時間装着しなければならず、これを守れないと歯が計画どおりに動かなくなり、治療が予定より長引く可能性があります。外食の際などでマウスピースを外したあと、装着するのを忘れると、装着時間が不足します。
マウスピースの装着状況をスマートフォンなどで記録する習慣をつけると、装着時間の管理がしやすくなるでしょう。
装置の交換時期を守る
インビザラインでは、決められたタイミングで新しいマウスピースに交換することで歯を少しずつ動かしていきます。通常は1〜2週間に1回のペースで交換することになっており、この時期を守ることが治療を順調に進めるために欠かせません。
交換が遅れたり、自己判断で早めたりすると、歯の動きが計画とずれてしまい、治療全体の見直しが必要になることもあります。
スケジュールを守るためには、あらかじめカレンダーに交換日を記入したり、スマートフォンのアプリでリマインダーを設定したりするとよいでしょう。特に忙しい日常のなかでは、うっかり忘れることもあるため、目に見えるかたちで管理することが大切です。
歯磨きと装置のお手入れをしっかり行う
インビザライン矯正中は、常にマウスピースを口に入れている状態になるため、口腔内が不衛生になりやすいです。汚れたまま装着を続けると、虫歯や歯周病のリスクが高まるだけでなく、マウスピースの劣化や変形を招くおそれもあります。
そのため、インビザライン矯正中は、歯磨きと装置のお手入れをしっかり行うことが重要です。
歯ブラシだけでなく、デンタルフロスや歯間ブラシも活用し、細かい部分に付着した汚れもしっかり落としましょう。マウスピースはぬるま湯と専用の洗浄剤で洗浄し、清潔な状態で保管するようにしてください。
取り外したら適切に保管する
インビザラインのマウスピースは取り外しが可能ですが、外したときの取り扱いには十分な注意が必要です。
紙ナプキンやティッシュに包んだまま置くと、誤って捨ててしまうケースが非常に多くあります。また、直射日光の当たる場所や高温になる場所に置いておくと、変形する可能性もあります。
食事や歯みがきの際に取り外したら、必ず専用のケースに入れて保管しましょう。
定期的に歯科医院でチェックを受ける
インビザライン治療中は、一定期間ごとに歯科医院で経過を確認することが大切です。歯の動きが計画通りに進んでいるか、アタッチメントが正しく機能しているか、マウスピースに問題がないかなどを確認します。
これらのチェックを怠ると、ずれが生じていても気づかないまま治療が進み、結果的に調整が必要になることがあります。定期的な通院は、計画どおりに治療を進めるうえで欠かせないステップといえるでしょう。
まとめ

インビザラインの治療期間は、症例の内容や生活習慣によって大きく異なります。一般的な目安はあるものの、装着時間や通院の状況によっては予定より延びることもあります。計画どおりに進めるためには、マウスピースの管理と口腔内の健康維持が重要なポイントです。
また、歯並びが整ったあとには保定期間があり、この段階を丁寧に過ごすことで後戻りを防ぐことができます。インビザラインの治療期間について正しく理解し、治療前に流れや注意点を把握しておくことで、安心して矯正に取り組めるでしょう。
インビザラインを検討されている方は、港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」にお気軽にご相談ください。
当院では、院長が全ての患者さんを対応するなど、患者さんの悩みに本気で向き合っています。歯を守りたい、芸能人のような歯にしたい、他院で断られたなどのお悩みを抱えている方はぜひご連絡ください。
当院のホームページはこちら、お問い合わせも受け付けておりますので、ご活用ください。
歯周病の原因と放置するリスク!予防する方法も
2026年2月12日
こんにちは。港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」です。

「歯ぐきが腫れている」「最近歯磨きをすると出血する」といった症状にお悩みの方もいるかもしれません。実は、こういった症状は歯周病の前兆の可能性があります。
歯周病は、自覚症状が少ないまま進行しやすく、気づいたときには歯を失うリスクが高まっていることも少なくありません。
今回は、歯周病の主な原因、放置した場合のリスク、そして自宅や歯科医院でできる予防法について詳しく解説します。歯周病にお悩みの方や、予防したいとお考えの方は、ぜひ参考にしてください。
歯周病とは
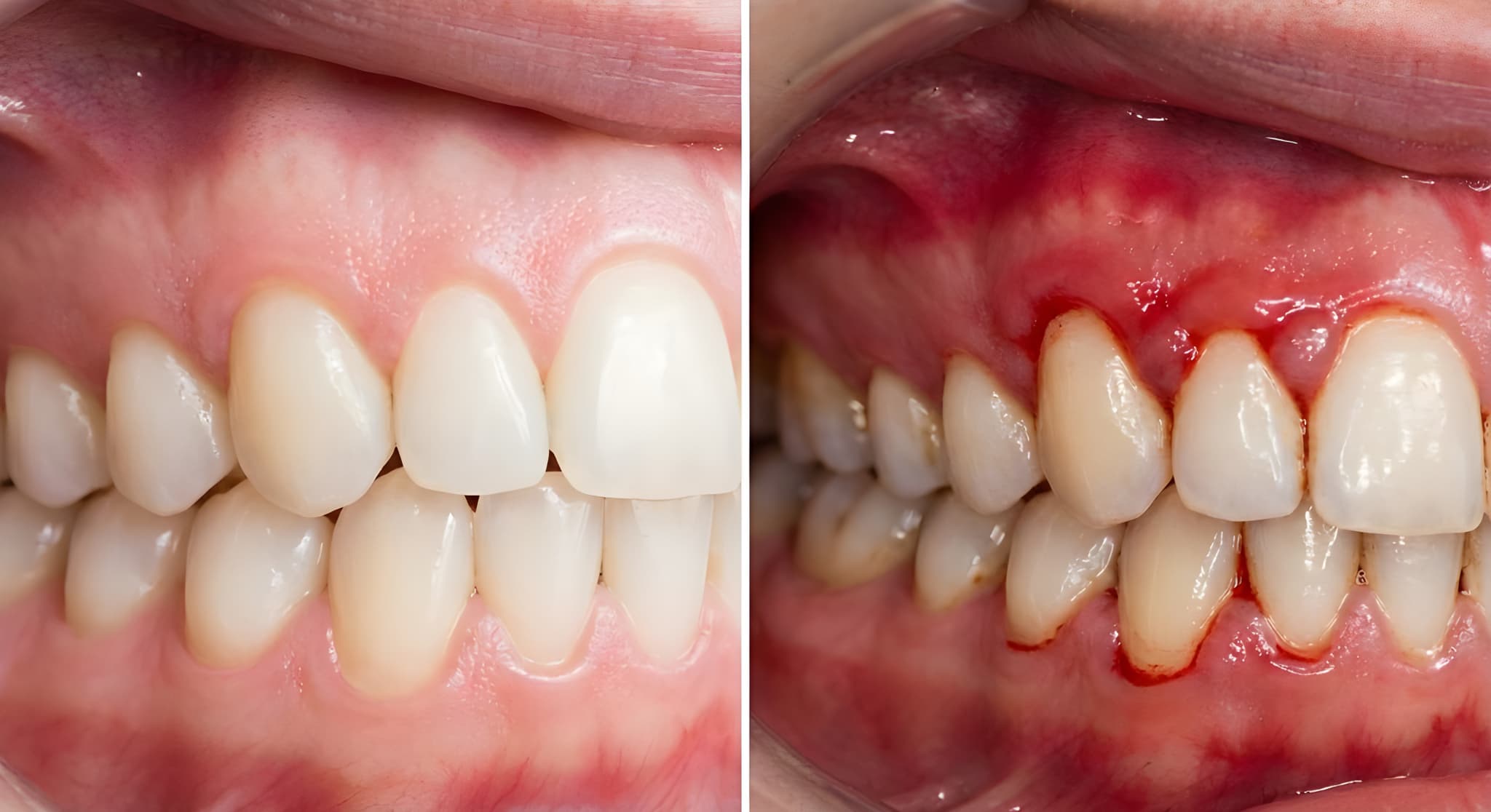
歯周病とは、口腔内の細菌が歯ぐきや歯を支える骨に感染し、炎症を引き起こすことで進行する疾患です。初期段階では歯肉炎から始まり、放置すると歯周炎に進行して歯を支える組織が破壊され、最終的には歯が抜けることもあります。
歯周病の症状
歯周病の主な症状は、歯磨き時の出血、歯肉の腫れや赤み、口臭、歯のぐらつき、歯肉の後退、噛むと痛い、膿が出るなどです。初期段階(歯肉炎)では歯茎が赤く腫れ、歯茎の先が丸く膨れる、歯と歯茎の境目が不明瞭になる、歯茎の色が暗赤色や紫色になるなどの変化が見られます。
進行すると冷たいものがしみる、歯茎が腫れたり引いたりを繰り返す、歯が長く見え歯と歯の間が広がる、口のねばつきなどが現れるでしょう。重度では歯槽骨の破壊が進み、歯が明らかに動揺し硬いものが噛みにくい状態になってしまうケースもあります。
歯周病の進行段階
歯周病は、主に4つの段階に分類されます。
まず初期段階を歯肉炎と呼び、歯ぐきが赤く腫れたり、歯みがきの際に出血したりする症状が現れます。この段階では、歯ぐきの炎症だけで、歯を支える骨にはまだ影響が及んでいません。適切なケアを行えば、改善が見込めます。
適切なケアが行われず進行すると、軽度歯周炎になります。炎症が歯ぐきの奥にまで進行し、歯を支える骨の一部が溶け始めます。この段階では、歯ぐきの腫れや出血に加え、歯と歯ぐきの間の歯周ポケットと呼ばれるすき間が深くなっていきます。
さらに進むと中等度歯周炎となり、歯を支える骨の破壊がより深刻になります。歯ぐきが下がって歯が長く見えるようになったり、歯がグラつくようになったりすることがあります。また、口臭が強くなる場合もあります。
重度歯周炎にまで進行すると、顎の骨の大部分が破壊されて歯の動揺がひどくなり、噛むことが難しくなることがあります。最終的には歯が自然に抜け落ちる可能性もあります。
歯周病の原因
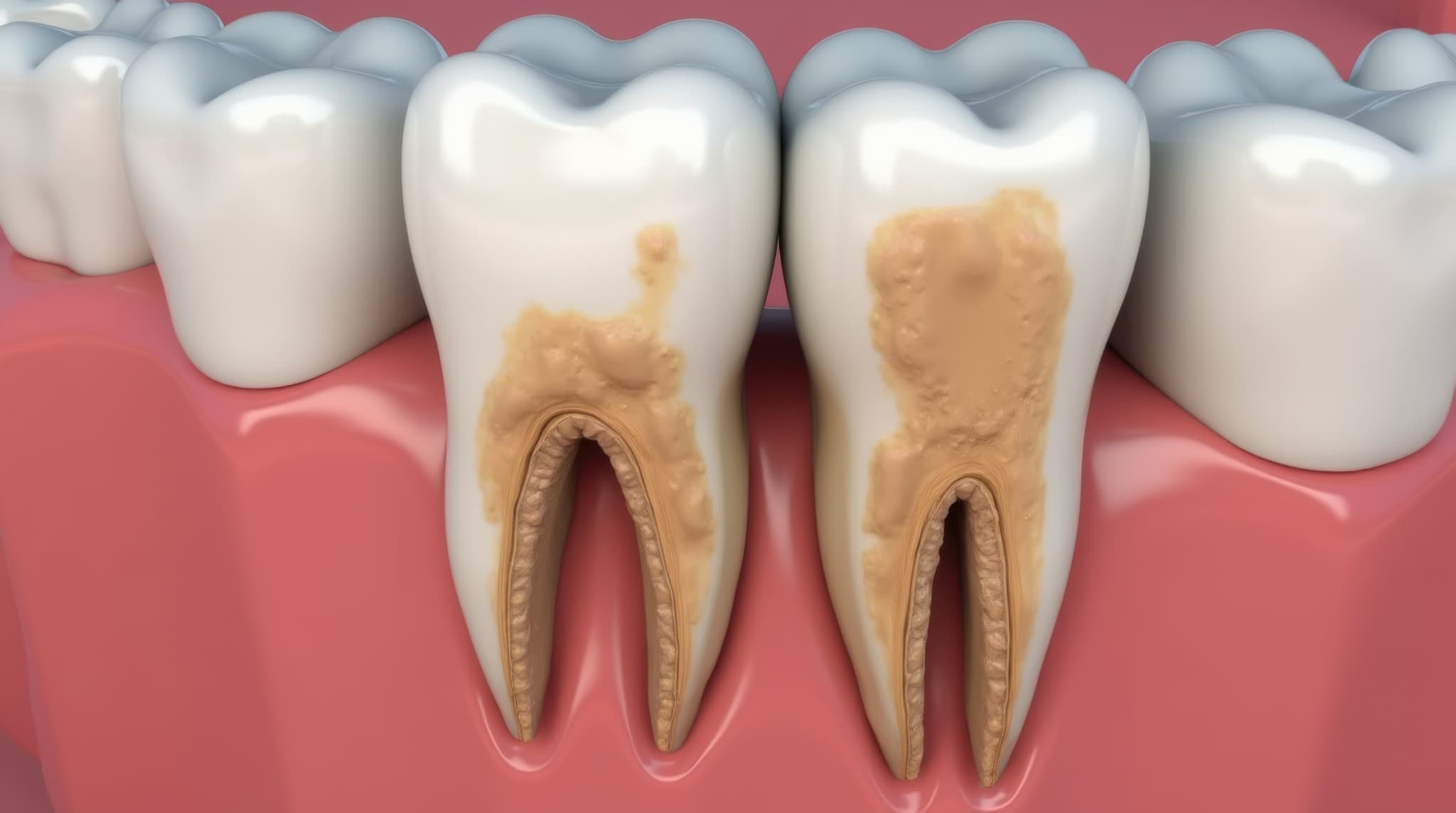
歯周病の進行を食い止めるには、原因を正しく理解しておくことが大切です。ここでは、歯周病の原因を解説していきます。
歯垢と歯石の蓄積
歯垢(プラーク)は歯の表面や歯ぐきの境目に付着する細菌の塊で、歯周病の最大の原因です。これが蓄積すると歯ぐきに炎症を引き起こし、腫れや出血、歯周ポケットの深化を招きます。
時間が経つと唾液中のカルシウム分により硬化し、歯石となります。歯石は歯磨きで除去できず、表面のザラザラした凹凸が新たな歯垢の付着を促進し、細菌の温床となります。これにより慢性的な炎症が持続し、歯を支える骨の破壊を加速させます。
不十分な口腔ケア
最も大きな原因のひとつが、日常的な口腔ケアの不十分さです。歯垢(プラーク)は細菌の塊で、歯と歯ぐきの境目や歯間に残ったプラークが炎症の引き金となります。特に、歯磨きの際に歯ぐきとの境目を意識せず磨いていると、プラークを効果的に除去できません。
歯間ブラシやフロスを使わずにいると、歯と歯の間にプラークが留まり、炎症を起こしやすくなります。さらに、定期的に歯科医院でクリーニングを受けていないと、歯石が蓄積し、歯周病の進行を助長します。
喫煙
喫煙は歯周病の最大の危険因子の一つです。非喫煙者に比べて歯周病のリスクが高くなり、重症化しやすいことがわかっています。
主な原因は、ニコチンによる血管収縮・免疫機能低下・ヤニやタールの付着です。これにより、歯ぐきの炎症が進行し、出血症状が目立たず発見が遅れることもあります。
歯並びの乱れ
歯並びが乱れていると歯科ブラシが届きにくい部分が多くなり、プラークが蓄積しやすくなります。また、噛み合わせの不正も歯周組織に過度な負担をかけ、炎症を進行させる要因になります。
ストレスと生活習慣
ストレスが歯周病に与える影響は軽視できません。慢性的なストレスは、歯周病の発症や悪化を助長します。ストレスは免疫機能を低下させるため、歯周病菌に対する抵抗力が弱まるのです。
また、ストレスにより交感神経が優位になると、唾液の分泌量が減少し、口腔内が乾燥して細菌が繁殖しやすくなります。さらに、ストレスは無意識の歯ぎしりや食いしばりを引き起こし、歯と歯ぐきに過剰な負担をかけることで歯周病を悪化させます。
歯周病を放置するリスク

歯周病を放置すると、歯にさまざまな悪影響を与えるだけではなく、全身疾患のリスクを高める原因にもなります。口内に関するリスクとしては、以下が挙げられます。
- 歯ぐきの腫れと出血が慢性化する
- 歯槽骨の破壊が進む
- 歯がぐらつく・脱落するリスク増加
- 噛み合わせが悪化していく
- 強い口臭が発生する
続いて、全身へのリスクについてみていきましょう。
- 糖尿病の発症・悪化につながる
- 心血管疾患(心筋梗塞・狭心症など)のリスク増加
- 脳梗塞・脳卒中のリスク増加
- 誤嚥性肺炎のリスク増加
- アルツハイマー型認知症のリスク増加
歯周病を予防する方法

歯周病は、日々の積み重ねによって予防できる病気です。正しいケアと生活習慣を意識することで、発症や進行を抑えられるのです。
ここでは、歯周病を予防するための具体的な方法を紹介します。
正しい歯磨き方法を実践する
歯周病予防の基本は、毎日の歯磨きです。歯ブラシは軽く握り、毛先を歯と歯ぐきの境目に45度の角度で当てて小刻みに動かします。1本あたり10回以上のストロークを意識し、噛む面や歯の裏まで丁寧に磨きましょう。目安は1日2回、各2〜3分以上です。
歯間ブラシやフロスを併用し、使用後は丁寧に洗浄し、乾燥した場所に保管しましょう。歯ブラシは1か月で交換し、毛先が開いたら早めに替えることも大切です。
食生活を見直す
食生活を見直すことも、歯周病予防に直結します。
ビタミンCは、歯ぐきの修復や強化、免疫力向上に欠かせない栄養素です。いちご、キウイ、ブロッコリー、ピーマンなどに多く含まれているため、食事に積極的に取り入れることで歯周組織の健康を保てます。
ビタミンE(ナッツ類、かぼちゃ)やビタミンD(魚類、きのこ)も、炎症を抑え、骨を強化する働きがあり、歯周病の進行を抑える効果が期待されます。食物繊維を多く含む野菜(ごぼう、にんじん、キャベツ)、海藻、玄米、きのこ類は、噛む回数を増やすことで唾液の分泌を促し、口腔内の自浄作用を高めます。
禁煙する
禁煙は歯周病の予防・治療において最も効果的な対策の一つです。喫煙によって悪化していた口腔内環境は、禁煙により段階的に改善されます。禁煙後2~4週間で血管の収縮が緩和され、歯ぐきの血流が回復し、赤み・腫れ・出血といった炎症症状が改善され流とされています。
禁煙と並行して、正しい歯磨きや定期的な歯科検診を実践することで、歯周病予防がより効果的になります。
ストレスを軽減する
ストレスがたまると自律神経のバランスが崩れ、免疫力の低下や唾液の分泌量の減少を招き、歯周病のリスクが高まります。さらに、ストレスは歯ぎしりや食いしばりの原因にもなり、歯や歯茎に余計な負担をかける可能性があります。
歯周病を予防するためには、ストレスを上手に発散することが大切です。適度な運動や趣味の時間を設ける、十分な休養をとるなど、心と体の健康を保つ習慣が歯周病の予防にもつながります。
定期的に歯科検診を受ける
歯周病は初期段階では自覚症状が少なく、自分では気づかないうちに進行しているケースが多い病気です。そのため、定期的に歯科検診を受けることが非常に重要です。
一般的には3〜6か月に一度の頻度で歯科医院を受診し、歯ぐきの状態やプラークの付着、歯周ポケットの深さなどをチェックしてもらうことが推奨されています。
歯科検診では、虫歯や歯周病の有無を確認するだけでなく、専用器具を用いたプロフェッショナルクリーニングによって、日常のブラッシングでは取りきれないプラークや歯石を取り除いてもらえます。こうした処置は、歯周病のリスクを大幅に減らす効果があり、歯の健康寿命を延ばすポイントです。
まとめ

歯周病は、歯や歯ぐきの健康を損なうだけでなく、全身の健康にも深刻な影響を及ぼす可能性のある病気です。放置すると歯の喪失や口臭、さらには糖尿病や心疾患、脳卒中などのリスクを高めることがわかっています。
しかし、歯周病は日常の正しい口腔ケアや生活習慣の見直し、定期的な歯科検診によって予防できる病気です。特に歯間ケアや禁煙、ストレス管理は効果的な対策といえます。
歯周病の治療を検討されている方は、港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」にお気軽にご相談ください。
当院では、院長が全ての患者さんを対応するなど、患者さんの悩みに本気で向き合っています。歯を守りたい、芸能人のような歯にしたい、他院で断られたなどのお悩みを抱えている方はぜひご連絡ください。
当院のホームページはこちら、お問い合わせも受け付けておりますので、ご活用ください。
妊娠中のインプラント治療は安全?リスクと判断基準
2026年2月5日
こんにちは。港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」です。
歯を失った際の治療法として、インプラント治療を検討する方は多いでしょう。しかし、妊婦さんや妊娠を考えている方の場合「赤ちゃんへの影響は大丈夫なのか」「治療の途中で妊娠がわかったらどうすればいいのか」と不安を感じる方も少なくありません。
この記事では、妊娠中のインプラント治療に関するリスクや、治療中に妊娠が判明した場合の対応策を詳しくまとめています。
妊娠中でもインプラントはできる?

妊娠中でもインプラント治療を受けること自体は可能です。しかし、妊娠期は体調が変わりやすいことや、レントゲン撮影や麻酔を伴う外科的処置は負担が大きいことから、多くの歯科医師は治療を控えるよう勧めています。
インプラントは人工歯根を顎の骨に埋め込む手術であり、母体への負荷が避けられません。胎児への影響も考慮する必要があるため、妊娠前に治療を終えるか、出産後に再開する流れが一般的です。
妊娠中にインプラント治療を行うリスク

妊娠中の体は、通常とは大きく異なる状態にあります。そのため、インプラント治療を行うことで母体や胎児に対して次のようなリスクが生じる可能性があります。
放射線による胎児への影響
インプラント治療では、骨の状態や神経の位置を正確に把握するためにレントゲンや歯科用CTの撮影が行われます。一般的なレントゲンの被ばく量は非常に少なく、成人にとっては問題のない範囲ですが、発育途中の胎児にとっては絶対に安全とは言い切れません。
特に、インプラント治療では通常の歯科診療よりも撮影の回数や種類が増えることもあるため、妊娠中は可能な限り避けるのが理想でしょう。
麻酔や薬剤による影響
インプラント手術では局所麻酔を使用しますが、処置内容によっては通常の治療より麻酔量が増えることがあります。加えて、術後には感染予防の抗生物質や痛み止めが処方されるケースも少なくありません。
妊婦が摂取した薬剤は、血流を通じて胎児に届く可能性があるため、薬の種類や投与量には慎重な判断が必要です。
出血のリスク
インプラント手術は歯茎を切開し、顎の骨に穴を開ける外科処置です。そのため、通常の歯科治療より出血が多くなることがあります。
仰向けの姿勢による腹部への圧迫
インプラント治療は仰向けの姿勢で行われます。妊娠後期になると胎児とともに子宮が大きくなり、腹部大動脈を圧迫して血流が低下することがあります。この状態が続くと、気分不良や吐き気、重い場合には意識が遠のくこともあります。
インプラント治療は治療時間が長くなることもあるため、仰向け姿勢の負担がより大きくなりやすい点が問題です。
妊娠中の体調変化とストレスの影響
妊娠中はホルモンの変動により、歯茎が腫れやすく炎症が起こりやすい状態です。インプラント周囲の組織も同様に炎症を起こしやすくなるため、治療の成功率に影響が出る恐れがあります。
さらに、インプラント治療は複数回の手術や長期的な通院が必要になることもあり、つわりや疲労感に加わる精神的ストレスが母体への負担となります。このようなストレスは、早産や低体重児出産のリスクを高めることがあるため、治療時期の判断には慎重にならなければなりません。
妊娠中でインプラントを行うタイミング
インプラント治療を検討している妊婦さんの中には、さまざまな事情から早めの治療を希望する方もいます。そのような場合には、治療を行うタイミングを慎重に判断することが大切です。
妊娠初期は、胎児の重要な器官が形成される時期で、母体に強い負担をかける治療は避けたい段階です。反対に、妊娠後期はお腹が大きくなることで仰向け姿勢がつらくなり、長時間の処置が難しくなります。
こうした点を踏まえると、一般的には妊娠5〜7ヶ月にあたる妊娠中期が、母体・胎児ともに負担を抑えられる時期と考えられるでしょう。ただし、安定期だから絶対に安全というわけではなく、あくまで他の時期と比べてリスクが低いという位置づけであることを理解しておく必要があります。
妊娠中に治療が可能かどうかは、妊娠週数、母体の健康状態、治療の緊急性などによって判断が大きく変わります。そのため、歯科医師だけでなく産婦人科医にも事前に相談し、双方が情報を共有したうえで治療方針を決めることがもっとも安全な進め方です。
医師同士の連携が取れていることで、母体と胎児の健康を守りながら治療を行うための準備が整います。
インプラント治療中に妊娠が判明した場合の対応

インプラント治療を進めている途中で、妊娠がわかった場合はどうしたらよいのでしょうか。この場合、まずは担当の歯科医師へ妊娠したことを速やかに知らせましょう。
妊娠していることを歯科医師が知らないまま治療を続けると、本来は妊婦に使用を避けるべき薬剤を使用したり処置が行われたりする恐れがあります。麻酔や抗生物質、鎮痛薬は種類や投与量に注意が必要で、妊娠を伝えておくことで安全性に配慮できます。
治療途中で妊娠が判明した場合、多くのケースでは一旦治療を中断します。歯がない状態の場合には、仮歯や部分入れ歯などを用いて、見た目や噛む機能を一時的に補う対応も行うのが一般的です。
また、インプラント体の埋入まで完了している場合でも、追加の外科処置は、出産後に改めて行う流れが推奨されます。
妊活中の方へのポイント
まだ妊娠していないものの妊活中という方は、インプラント治療を検討する段階で妊娠を希望していることを歯科医師に伝えておきましょう。妊娠前に治療が完了するようスケジュールを調整したり、産後に治療を開始する計画に切り替えたりと、状況に合わせた進め方が選びやすくなります。
妊娠中にできるインプラント以外の治療・選択肢
妊娠中にインプラント治療が受けられない場合でも、歯を補うための方法はいくつかあります。出産までの期間を安全に過ごすための現実的な選択肢として、次のような対応が考えられます。
仮歯による一時的な対応
抜歯した部分がある場合、もっとも手軽に行えるのが仮歯での対応です。仮歯は見た目や噛む機能を一時的に補うためのもので、インプラント治療を再開できる時期になったら本格的な治療へ移行します。
妊娠中でも問題なく装着でき、身体への負担も少ないため、治療を延期する際の一般的な方法としてよく選ばれています。
部分入れ歯やブリッジによる対応
部分入れ歯は、失った歯の隣の歯にバネをかけて義歯を支える仕組みで、噛む機能をある程度補うことができます。ただし、金属のバネが見えることがある点や、噛む力が天然歯の3〜4割程度にとどまる点はデメリットといえるでしょう。
一方、ブリッジは抜歯した部分の両隣の歯を土台にして被せ物を装着する治療で、外科手術を伴わず治療期間も短いため、妊娠中の負担は少ない方法といえます。健康な隣の歯を削る必要があるため、長期的にはその歯への負担が増える可能性があります。
妊娠中でも可能な口腔ケア
出産後にインプラント治療を再開する予定がある場合、妊娠中にお口の状態を良好に保つことがとても重要です。
前述のように、妊娠中は歯肉炎が起こりやすい時期です。定期的にクリーニングを受けて口腔環境を整えておくようにしましょう。産後のインプラント治療をスムーズに進められるだけでなく、成功率の向上にもつながります。
まとめ

妊娠中のインプラント治療の施術自体は可能であっても、母体と胎児への負担やリスクが多いため、治療は妊娠前に完了させるか、出産後に改めて再開するケースが一般的です。
また、治療中に妊娠が判明した場合は、できるだけ早く歯科医師へ連絡し、産婦人科医とも連携しながら対応を検討することが欠かせません。妊娠中の歯科治療に不安がある場合は、まず担当医に率直に状況を伝え、安心して治療を進められる方法を一緒に相談していきましょう。
インプラント治療を検討されている方は、港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」にお気軽にご相談ください。
当院では、院長が全ての患者さんを対応するなど、患者さんの悩みに本気で向き合っています。歯を守りたい、芸能人のような歯にしたい、他院で断られたなどのお悩みを抱えている方はぜひご連絡ください。
当院のホームページはこちら、お問い合わせも受け付けておりますので、ご活用ください。
オフィスホワイトニングとは?メリットやデメリット、施術の流れを解説
2026年1月29日
こんにちは。港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」です。

歯の黄ばみや着色が気になり、ホワイトニングを検討している方は多いのではないでしょうか。ホワイトニングにはいくつか種類があり、どの方法が自分に合っているのか迷うこともあるでしょう。
今回は、ホワイトニングの中でも、歯科医院で専門的に行うオフィスホワイトニングに注目して解説します。オフィスホワイトニングの特徴やメリット・デメリット、施術の具体的な流れ、注意点などもご紹介するので、オフィスホワイトニングに興味のある方はぜひ参考にしてください。
オフィスホワイトニングとは
オフィスホワイトニングとは、歯科医院で行うホワイトニング法のことです。高濃度の薬剤と特殊な光を使用して、歯を漂白して白くします。
施術は歯科医師または歯科衛生士が行い、患者さまの歯の状態や希望に応じた濃度の薬剤を選択します。高濃度のホワイトニング剤を使用するため効果を実感しやすく、短期間で歯を白くできることが大きな特徴です。
オフィスホワイトニングのメリット

オフィスホワイトニングは、ホームホワイトニング(自宅で行う方法)にはないメリットがたくさんあります。ここでは、オフィスホワイトニングのメリットを紹介します。
短期間で効果を実感できる
オフィスホワイトニングのメリットの1つは、1回の施術でも白くなったと感じられる方が多い点です。ホームホワイトニングで使用するものよりも高濃度の薬剤を使えるため、より短期間で効果を引き出せます。
ホームホワイトニングの場合、効果が現れるまで1〜2週間ほどかかるのが一般的ですが、オフィスホワイトニングでは1回の施術でも目に見える変化が現れることが多いです。そのため、結婚式や旅行などの直近のイベントに合わせて歯を白くしたい方によく選ばれています。
安心して施術を受けられる
オフィスホワイトニングでは、歯科医師や歯科衛生士が精密な検査とカウンセリングを行った後に施術するため、安全かつ効果的に進められます。また、万が一トラブルが発生した場合にも速やかに対処が可能なのは、オフィスホワイトニングならではのメリットです。
自己管理が不要
オフィスホワイトニングはホームホワイトニングとは違い、施術に関して患者さまが何かをすることは基本的にありません。自己管理が苦手な方にとっては大きなメリットだと言えるでしょう。
ただし、施術後に注意すべきことはいくつかあります。後ほど詳しく解説するので、事前に把握しておきましょう。
オフィスホワイトニングのデメリット

オフィスホワイトニングには多くのメリットがありますが、反対にデメリットもあります。ここでは、オフィスホワイトニングのデメリットを解説します。
効果の持続期間が短い
オフィスホワイトニングは、ホームホワイトニングと比べると効果の持続期間が短いです。ホームホワイトニングでは6か月~1年ほど続くと言われているのに対して、オフィスホワイトニングは3か月~6か月ほどで色が戻ってくるとされています。
白さを維持するためには、定期的に施術を受ける必要があります。
すぐに治療を受けられない場合がある
オフィスホワイトニングでは高濃度の薬剤を使用するため、患者さまの歯の状態によっては、すぐに施術を受けられない場合があります。例えば、虫歯・歯周病がある場合や、知覚過敏の症状がある場合などです。
治療前にはカウンセリングを行い、口腔内の状態を詳しく検査します。不安なことがある場合はこの時に伝えるようにしましょう。
施術後にしみることがある
施術直後などに、歯がしみると感じる方は少なくありません。これは薬剤が歯の表面を通過し、内部の神経に一時的な刺激を与えるためです。
多くの場合は24〜48時間程度でおさまりますが、体質や歯の状態によっては数日間続くこともあります。1週間以上続く場合は歯科医師に相談しましょう。
理想の白さになるまで期間

個人の歯の状態や目指す白さの程度によって異なりますが、一般的には3回~5回程度ホワイトニングを受ければ、理想の白さに近づくといわれています。期間としては、2週間から1か月ほどが目安でしょう。
オフィスホワイトニングの費用

オフィスホワイトニングにかかる費用は、1回あたり2万円〜7万円程度が相場とされています。ただし、実際にかかる費用は、施術回数や使用する薬剤の種類などによって変動しますので、必ず事前に確認しておきましょう。
オフィスホワイトニングの流れ
オフィスホワイトニングは、事前のカウンセリングから施術後のケアまで、いくつかのステップを経て慎重に進められます。ここでは、一般的な施術の流れをご紹介します。
カウンセリング
まずは患者さまの悩みや希望を丁寧にヒアリングします。どの程度白くしたいか、過去にホワイトニングを経験したことがあるかなど、患者さまの状態を詳しく確認します。
歯のクリーニング・歯ぐきの保護
施術前には、歯の表面に付着した汚れやプラークを除去するクリーニングを行います。これにより、ホワイトニング剤が均一に浸透しやすくなり、効果のムラを防ぐことができます。
また、薬剤が歯ぐきに触れるのを防ぐために、専用の保護ジェルを塗布します。
薬剤の塗布・光の照射
色ムラができないよう、歯に均一に薬剤を塗布していきます。薬剤を塗布したら特殊なレーザー光を照射し、薬剤の働きを促進させます。これにより、薬剤が効果的に浸透して歯を漂白します。
色の確認・ケア方法の指導
歯の表面に残った薬剤を丁寧に洗い流し、歯の色の変化を確認します。必要に応じて、ケア方法やメンテナンスの方法などについてのアドバイスが行われます。
施術自体は1時間程度で終了しますが、初回はカウンセリングも含めると長くなることもあります。
オフィスホワイトニング後に気を付けること

オフィスホワイトニングでは、施術後の過ごし方が重要です。施術後の過ごし方によっては、効果が長持ちしない可能性があるためです。
ここでは、施術後に気をつけることを紹介します。
色の濃い飲食物を避ける
オフィスホワイトニング直後の歯は敏感になっており、着色しやすい状態になっています。そのため、色の濃い飲食物は控えましょう。特に、コーヒーや紅茶、赤ワイン、カレーなどは、歯に色素が沈着しやすいため注意が必要です。
施術後1日~2日間はできるだけ刺激の少ない食事を心がけることで、白さを長くキープできます。時間が経過すると再び着色しにくくなりますが、最初の2日は特に気をつけましょう。
禁煙する
喫煙は歯の着色だけではなく、歯周病などの原因にもなります。口内・全身の健康を維持するためにも、禁煙・節煙を心がけましょう。
セルフケアを丁寧に行う
ホワイトニングによって白くなった歯をキープするためには、セルフケアが非常に重要です。特に、施術直後は歯垢や着色汚れが付きやすくなっているため、丁寧にブラッシングを行いましょう。また、デンタルフロスや歯間ブラシを使って、歯と歯の間の汚れをしっかり除去することも大切です。
定期的にメンテナンスを受ける
オフィスホワイトニングで得られた白さを長期間維持するためには、定期的に歯科医院でメンテナンスを受けることも大切です。メンテナンスでは、歯のクリーニングや色調のチェックを行い、必要に応じて再度ホワイトニングを実施します。
また、定期的に歯科医院を受診することは、虫歯や歯周病の早期発見・予防にもつながります。笑顔に自信を持ち続けるためにも、定期的な通院を習慣化しましょう。
まとめ

オフィスホワイトニングは、短期間で歯を白くできる即効性の高い施術です。歯科医院で行うため安全性が高いことも、多くの人に選ばれる理由でしょう。
自分に合った方法を見極めるためにも、事前にしっかりと情報を集め、納得したうえで治療を受けるようにしましょう。
オフィスホワイトニングを検討されている方は、港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」にお気軽にご相談ください。
当院では、院長が全ての患者さんを対応するなど、患者さんの悩みに本気で向き合っています。歯を守りたい、芸能人のような歯にしたい、他院で断られたなどのお悩みを抱えている方はぜひご連絡ください。
当院のホームページはこちら、お問い合わせも受け付けておりますので、ご活用ください。
歯の矯正にはどのくらいの期間がかかる?スムーズに進めるポイントも
2026年1月22日
こんにちは。港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」です。

治療にどのくらいの時間がかかるのかという点は、歯の矯正を検討する際に特に気になるのではないでしょうか。矯正治療は短期間で完了するものではないため、長期間にわたってスケジュールを調整する必要があります。
この記事では、歯の矯正にかかる期間の目安や、治療期間に影響する要素、治療をスムーズに進めるためのコツなどについて詳しく解説します。歯の矯正を考えている方は、ぜひ参考にしてください。
歯の矯正にかかる期間

歯の矯正にかかる期間は、患者さまの歯並びや生活習慣などによって変動する可能性があります。ここでは、部分矯正と全体矯正に分けて治療期間を解説します。
部分矯正
部分矯正は、主に前歯などの見える部分だけの歯並びを整える矯正方法です。治療期間は、3か月〜1年半程度が目安です。全体矯正と比べて短期間で完了するケースが多く、治療費も抑えられる傾向があります。
ただし、噛み合わせが悪い場合や全体的な歯並びの改善が必要な場合には対応できないことがあります。部分矯正を選ぶ際は、歯科医師と十分に相談することが大切です。
全体矯正
全体的な歯並びの改善が必要なケースでは、全体矯正が検討されます。全体矯正の期間の目安は、1年〜3年程度です。噛み合わせの複雑な調整が必要だったり、歯を複雑に移動させたりしなければならないケースでは、さらに治療期間が延びる可能性もあります。
治療期間に影響する要素

お伝えした治療期間はあくまでも目安であり、実際にかかる治療期間は患者さまごとに異なります。
では、具体的に何が治療期間を左右するのでしょうか。ここでは、矯正治療の期間に影響する要素を4つ紹介します。
歯並びの複雑さ
患者さまの歯並びの状態によっては、治療期間が長くなることがあります。軽度の叢生や出っ歯などは短い期間で治療できるケースが多いですが、上下の顎の骨格に問題があるケースや、複数本の歯を抜歯して歯を大きく移動させるケースなどでは、3年以上かかる場合もあります。
複雑な歯並びの問題であるほど、治療に時間がかかる傾向があるのです。
年齢や骨格
矯正治療の進行には、骨の柔軟性も大きく関わっています。一般的に、子どもの骨はまだ成長中で柔らかいため、歯の移動がスムーズに行われる傾向があります。
一方、成人の骨は完成しており、歯が動く速度が遅くなって治療期間が長くなることが多いです。年齢による影響を完全に回避することはできませんが、計画的な治療と定期的なケアでできる範囲は広がります。
虫歯や歯周病などの有無
虫歯や歯周病などがある場合は、矯正治療を始める前に治療が必要になるケースがほとんどです。トラブルがある状態で矯正治療を始めると、歯や歯ぐきに負担がかかる可能性があるためです。また、矯正中に発生した場合は、矯正治療を中断して、虫歯などの治療を優先することが多いです。
虫歯や歯周病の治療には数週間から数か月ほどかかり、その後矯正に戻るため、結果的に治療期間が長くなることがあるのです。
自己管理能力
矯正治療の効果を左右する大きな要素のひとつが、患者さまの自己管理能力です。歯磨きを怠ったり食事の際に硬いものを無理に噛んだりすると、装置の破損や虫歯などのリスクが高まります。矯正治療中に装置が壊れて修理しなければならなくなると、その分、治療期間が延びることになります。
特に、マウスピース矯正では、食事や歯磨きの際に装置を取り外すことが必要です。取り外したマウスピースを紛失・破損しないよう、大切に扱いましょう。
治療の流れ

歯の矯正治療は、ただ装置をつけて終わりというものではありません。治療がスムーズに進むかどうかは、患者さま一人ひとりの丁寧な対応にも左右されます。
どんなに高精度の治療でも、装置の装着方法や装着時間などの基本的なルールを守らなければ、効果が得られにくくなり治療期間が延びる可能性が高まるのです。
ここでは、歯列矯正治療の全体の流れを解説し、各段階での重要なポイントについても詳しく見ていきます。
カウンセリング・精密検査
初診では、患者さまのお悩みを伺い、簡単な診査を行います。その後、必要に応じてレントゲン撮影や口腔内写真、歯型の採取などを行い、歯並びや噛み合わせの状態を詳しく確認します。虫歯や歯周病がある場合は、それらの治療を優先して行います。
カウンセリングは無料で行っている歯科医院も多いので、複数の歯科医院で受けることも検討してみてください。
治療計画の立案・治療開始
検査結果に基づいて治療計画を立て、期間や費用の目安、装置の種類などを細かく説明します。不安や疑問があれば、遠慮せず確認しましょう。
治療計画に同意したら治療開始です。矯正装置を装着する予定の日にちも伝えられます。
矯正治療開始
装置を装着して矯正治療を開始します。矯正中は、定期に通院することが大切です。通院頻度は矯正方法によって異なることがありますが、ワイヤー矯正の場合は1か月に1回ほど、マウスピース矯正の場合は2~3か月に1回ほどが一般的です。
ただし、最初のうちはより短い期間での通院が求められることもあります。歯科医師の指示に従い、通院を欠かさないようにしましょう。
保定期間
矯正治療は、歯を移動させて歯並びが整ったら終わりではありません。歯並びを整えた後、何もしなければ歯が元の位置に戻る後戻りが起こることがあります。
治療完了後は、この後戻りを防ぐために保定装置(リテーナー)を装着することが重要です。リテーナーの装着時間が足りないと、せっかく動かした歯が元の位置に戻る可能性が高くなります。
保定期間は、矯正治療と同じくらいの期間に設定されることが多いです。
定期的なメンテナンス
保定期間が終わり、歯が移動した場所で安定してきた後もトラブルを予防するために、定期的に歯科検診やメンテナンスを受けることが大切です。3~6か月に1回を目安に通院し、トラブルの早期発見や予防につとめましょう。
矯正治療をスムーズに進めるポイント
矯正治療をできるだけスムーズに進めるためには、いくつかのポイントを押さえておく必要があります。以下に、治療期間を延ばさないためのポイントを紹介します。
口腔内のケアを徹底する
矯正治療中は、装置の周りに汚れが溜まりやすくなるため、いつも以上にセルフケアを徹底することが重要です。歯磨きはもちろん、デンタルフロスや歯間ブラシ、マウスウォッシュなどの補助清掃用具も活用しましょう。また、定期的に歯科医院でクリーニングを受け、磨き残しを減らすことも大切です。
食生活を見直す
ワイヤー矯正の場合は、装置をつけたまま食事をすることになるため特に注意が必要です。硬い食べ物や粘着性のある食べ物は装置に負担をかけるため、なるべく避けましょう。
また、どのような矯正方法でも、食事の後は歯磨きやうがいをしっかりおこなって口腔内を清潔に保つことで、虫歯や歯周病のリスクを軽減できます。治療期間を延ばさないためには、正しい食習慣を維持することも重要なのです。
装置の装着時間や取り扱い方法を守る
マウスピース矯正の場合、装置の装着時間が不十分だと歯の移動が進まず、治療期間が長くなる可能性があります。治療に使用するマウスピースは1日20時間以上の装着が推奨されており、食事や歯磨きの時間以外は常に装着することが望ましいです。
また、装置の取り扱い方が不適切だと紛失や破損につながり、治療のスケジュールに影響を与えることがあります。マウスピースの管理方法や持ち運び方を守り、トラブルを防ぐことが大切です。
ワイヤー矯正でも、装置が破損した場合は歯に適切な力を加えられなくなります。治療計画どおりに歯が移動しなくなる可能性があるため、装置に負荷をかける行為は控えるようにしましょう。
まとめ

矯正治療にかかる期間は、症状の程度や生活習慣などによって変動します。いずれにせよ長期的な治療になるため、期間の目安や通院頻度を事前に把握しておくことが大切です。セルフケアの徹底と定期的な通院を心がけることで、理想の歯並びを目指せるでしょう。
矯正治療を検討されている方は、港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」にお気軽にご相談ください。
当院では、院長が全ての患者さんを対応するなど、患者さんの悩みに本気で向き合っています。歯を守りたい、芸能人のような歯にしたい、他院で断られたなどのお悩みを抱えている方はぜひご連絡ください。
当院のホームページはこちら、お問い合わせも受け付けておりますので、ご活用ください。
セラミックの歯の気になる費用!選択するメリット・デメリットも
2026年1月15日
こんにちは。港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」です。
セラミックの歯は、天然歯に近い見た目を得られることや金属アレルギーの心配が少ないことから、近年多くの方に選ばれています。
しかし、治療を検討する際に最も気になるのが費用ではないでしょうか。セラミック歯の費用は、選ぶ素材や形状によって大きく異なります。また、費用だけでなく、セラミックの歯にはメリットだけでなくデメリットもあるため、十分に理解しておく必要があるでしょう。
この記事では、セラミックの歯の費用に関する情報を中心に、選択するメリット・デメリットについてもわかりやすく解説します。
セラミックの歯の費用

セラミックの歯を選択する際に、まず気になるのが治療にかかる費用ではないでしょうか。セラミックの歯にはいくつかの種類があり、使用する素材によって費用が大きく異なります。
ここでは、代表的なセラミック素材とその特徴、一般的な費用の目安を詳しく解説します。
オールセラミック
オールセラミックとは、陶材であるセラミックのみで作られた詰め物・被せ物です。透明感が高く、自然な仕上がりが特徴です。金属を使用していないため金属アレルギーの心配がなく、歯茎が黒ずむリスクもありません。
費用の目安は、詰め物が4万円〜8万円程度、被せ物は8万〜15万円程度です。
ジルコニア
ジルコニアは、セラミックのなかで特に強度が高く、奥歯の治療に選ばれることが多い素材です。見た目も自然で、透明感も再現できるため、前歯部分に使用する方もいらっしゃいます。
費用の相場は、詰め物で5万円〜12万円、被せ物で10万円〜20万円程度です。
メタルボンド
内側に金属、外側にセラミックを使用した被せ物で、強度が高く奥歯にも使用可能です。ただし、金属アレルギーの症状が現れたり、金属が溶け出すことによって歯茎が黒ずんだりする可能性があります。
費用の相場は、7万円〜13万円程度でしょう。
ハイブリッドセラミック
ハイブリッドセラミックは、セラミックとレジン(プラスチック)を混合した素材です。安価ではありますが、純粋なセラミックに比べて耐久性が劣り、また経年変化により変色する可能性もあります。
費用は他の素材に比べて安価で、詰め物で3〜4万円程度、被せ物で4〜8万円が目安です。
e-max
e-maxは、ニケイ酸リチウムを主成分としたガラスセラミックで、天然歯に近い透明感が得られます。審美性に優れているため、前歯などの審美性が求められる部位に選ばれる傾向があります。
費用相場は、詰め物で3万円〜5万円、被せ物で5万円〜10万円程度が目安です。
セラミックの歯を選択するメリット

セラミックの歯を選択する主なメリットは、以下の4つです。
自然な見た目を再現できる
セラミックで作られた歯は、天然歯に近い透明感と色調を持っています。光を透過する性質があり、周囲の歯と自然に馴染むため、人工歯であることが目立ちません。特に、前歯のように見た目が重視される部位では、セラミック素材が人気です。
金属アレルギーのリスクが低い
メタルボンドなど一部のセラミック素材を除き、金属を使用しないオールセラミックやジルコニアは金属アレルギーの心配がありません。歯科素材が原因で金属アレルギーを発症した場合、詰め物や被せ物を外して治療をやり直さなければなりません。
治療をする際に金属アレルギーがなくても、将来的にアレルギー症状が出る可能性もあります。そのため、リスクを下げる方法の一つとして、セラミック治療を選択する人も少なくありません。
変色しにくく美しさを保ちやすい
保険診療で使われるレジンや銀歯と比較して、セラミックは長期間使用しても変色や劣化が起こりにくいという特徴があります。レジンは年月が経つと黄ばみが目立つことがあり、銀歯は見た目の美しさという点では劣ります。
一方、セラミックは表面が滑らかで汚れが付きにくく、時間が経っても白さと透明感を保ちやすい素材として知られています。治療直後だけでなく、長い目で見ても美しさをキープできるのは大きなメリットです。
虫歯の再発リスクが低い
保険診療で使われる銀歯は、経年劣化によって歯との間にすき間ができやすいです。そこから細菌が侵入し、虫歯が再発するケースも珍しくありません。
一方、セラミックは精密に作られており、歯との接合性が高いです。適切に接着すれば、すき間ができにくく虫歯の再発リスクを抑えることができます。長期的に見ると、再治療の手間や費用を減らせる可能性もあります。
セラミックの歯を選択するデメリット

セラミックの歯は多くの利点がありますが、治療を進めるにあたって、あらかじめデメリットについても理解しておくことが重要です。
費用が高額になりやすい
セラミック治療の最大のデメリットとして挙げられるのが、高額な費用です。セラミックの歯は自由診療となるため、1本あたり10万円を超えることも珍しくなく、複数本になると費用負担はさらに大きくなります。
強い衝撃で割れる可能性がある
セラミックは陶器素材でありながら優れた審美性を持っていますが、非常に強い衝撃を受けると破損するリスクがあります。特に、噛み合わせが強い方や歯ぎしり・食いしばりの癖がある場合、セラミックの欠けや割れを引き起こす可能性が高まります。
破損してしまった場合は修理や再治療が必要になるので注意しましょう。
天然歯を削る必要がある
セラミックの詰め物・被せ物を装着するためには、歯をある程度削る必要があります。セラミックの強度を保ち、適切なフィット感を維持するために必要な工程ですが、健康部分の歯質を削らなければならないケースもあります。
治療期間が長くなる場合がある
セラミックの歯を作る場合、保険診療の材料を使用した治療に比べて、治療期間が長くなることがあります。患者さまの歯の色と調和させるためには、複数回調整しなければならないこともあるでしょう。
セラミックの歯の寿命を延ばすためのポイント

セラミックの歯は耐久性にも優れているため、適切にケアを行えば長期的に使用することが可能です。ここでは、セラミックの歯をできるだけ長く使い続けるためのポイントを解説します。
毎日丁寧に歯磨きを行う
毎日の歯磨きは、セラミックの詰め物・被せ物を長持ちさせるために重要です。セラミックの素材自体は虫歯菌の影響を受けませんが、セラミック歯と天然歯の境目は虫歯になるリスクがあるため、適切にケアする必要があります。
また、ブラッシングを怠ると、口の中に残った汚れや歯垢によって虫歯や歯周病になる可能性があります。特に、寝る前のブラッシングは重要です。口の中の細菌が繁殖しやすくなる睡眠前は、丁寧に歯を磨きましょう。
定期的に歯科検診を受ける
定期的な歯科検診は、セラミックの歯を長持ちさせるための最も有効な手段です。歯科医師によるチェックを受けていれば、接着の緩み、ひび割れ、噛み合わせの変化など、自覚症状がない段階で問題を発見することができます。
また、プロによるクリーニングで普段のケアでは落としきれない汚れを除去し、口腔内の健康状態を清潔に保つことができるでしょう。特に、治療直後は噛み合わせや接着の状態を細かく確認してもらうことが大切です。
噛み合わせのバランスに注意する
次に重要なのが、セラミックの歯と天然歯との噛み合わせのバランスです。治療後に噛み合わせに違和感があるにもかかわらず使用を続けていると、特定の部位に過度な力が偏り、セラミックにヒビが入ることがあります。
異常があった場合は早めに歯科医師に相談し、必要に応じて調整を行うことで、寿命を延ばせるでしょう。
歯ぎしりや食いしばりの対策を行う
無意識に行う歯ぎしりや食いしばりは、セラミックの歯に過剰な負荷をかけ、割れたり欠けたりする原因となります。特に、就寝中に歯ぎしりをしている方は、自ら気づきにくいため注意が必要です。
対策として、マウスピースの装着が効果的です。歯科医院でカスタムメイドのマウスピースを作成し、就寝中に装着することで、セラミックへのダメージを抑えられます。
まとめ
セラミックの歯は、見た目の美しさと機能性を兼ね備えた優れた治療法です。保険診療では使用できない素材ですが、保険診療で使用されいるレジンや銀歯に比べると、長持ちしやすいです。
セラミックの歯と一口に言ってもいくつかの種類があり、使用する素材によっても費用は異なります。セラミック治療を選択する際は、費用だけでなく、メリット・デメリットを理解して治療に臨みましょう。
セラミックの歯を検討されている方は、港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」にお気軽にご相談ください。
当院では、院長が全ての患者さんを対応するなど、患者さんの悩みに本気で向き合っています。歯を守りたい、芸能人のような歯にしたい、他院で断られたなどのお悩みを抱えている方はぜひご連絡ください。
当院のホームページはこちら、お問い合わせも受け付けておりますので、ご活用ください。
インプラント治療ができない人とは?治療ができない場合の選択肢も
2026年1月8日
こんにちは。港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」です。
インプラント治療は、見た目の美しさや噛む力を回復できることから、近年多くの方に選ばれている歯科治療の一つです。失った歯を補う方法として注目され、入れ歯やブリッジに代わる選択肢として認識されています。
しかしながら、すべての人がインプラント治療を受けられるわけではありません。「インプラント治療を受けたいけれど、自分は受けられるのか?」と感じている方も少なくありません。
実際には、持病や顎の骨の状態、生活習慣など、治療の可否を左右するさまざまな要因が存在します。
今回は、インプラント治療の概要をふまえながら、どのような人がインプラント治療に適さないのか解説します。インプラント治療を検討されている方は、ぜひ参考にしてください。
インプラント治療とは
インプラント治療とは、歯を失った部分に人工の歯根(インプラント体)を顎の骨に埋め込み、その上に人工の歯を装着する治療法です。
人工歯根は主にチタン製で、顎の骨と結合しやすく、しっかり固定されるのが特長です。見た目や噛み心地が自然に近いため、入れ歯やブリッジと比べて満足度の高い治療として知られています。
インプラントは1本から複数本まで対応でき、ほかの歯に負担をかけずに治療が行えるのも利点です。
ただし、外科手術が必要で、治療期間が数ヶ月に及ぶこともあるため、十分な検査と計画が欠かせません。
インプラント治療ができない人とは?

インプラント治療は優れた治療法ですが、すべての人が受けられるわけではありません。ここでは、インプラント治療が難しいとされる代表的なケースをご紹介します。
重度の歯周病の人
重度の歯周病がある場合、歯を支える骨や歯ぐきが弱っているため、インプラントをしっかり固定することが難しくなります。
インプラントは顎の骨に埋め込んで支える治療のため、土台となる骨が不足していると安定性が保てません。また、歯周病の細菌が残っていると、インプラントの周囲に炎症が起こりやすく、長持ちしない原因にもなります。
まずは歯周病の治療を行い、口の中を健康な状態に整えることが大切です。状態によっては、インプラント以外の治療法が選択されるケースもあるでしょう。
顎の骨が少ない人
インプラントは、人工の歯根を顎の骨に埋め込んで固定する治療です。
そのため、骨の厚みや高さが足りないと、インプラントをしっかり支えることができず、治療が難しくなる場合があります。歯を失ってから長い期間が経つと、顎の骨は少しずつやせていく傾向があります。また、歯周病の影響で骨が減っているケースもあるでしょう。
骨が少ない人には、骨を増やす手術を行うこともありますが、全ての人が受けられるとは限りません。治療前にCTなどで骨の状態を確認し、適した治療法を歯科医師と一緒に検討していくことが大切です。
全身疾患がある人
インプラント治療では手術をともなうため、全身の健康状態が安定していることが大切です。たとえば、糖尿病や心臓病、高血圧、骨粗しょう症などの病気がある場合、治療中や治療後に問題が起こる可能性があります。
特に糖尿病の方は、傷の治りが遅くなったり、感染しやすくなったりすることがあるため、注意が必要です。また、服用中の薬によっては、骨の回復や出血に影響することもあります。
こうした理由から、全身疾患がある方がインプラント治療を希望する場合は、主治医と歯科医師が連携し、安全に治療を受けられるかどうかを慎重に判断します。
妊娠中・授乳中の人
妊娠中や授乳中は、身体やホルモンのバランスが大きく変化する時期です。
インプラント治療では、レントゲン撮影や麻酔、外科処置が必要になるため、この時期の治療は実施されないことが一般的です。さらに、ホルモンの影響により歯ぐきが腫れやすくなったり、炎症が起こりやすくなったりすることがあります。
治療の負担を減らすためにも、出産や授乳が終わったあとに治療を受けるケースが多く見られます。それまでの間は、入れ歯などで一時的に対応する方法もあります。身体の状態や生活の状況をふまえながら、治療のタイミングについて歯科医師と相談することが大切です。
ヘビースモーカー
喫煙はインプラント治療に大きな影響を及ぼす要因の一つです。タバコに含まれる有害物質は、血流を悪化させ、傷の治癒を遅らせることが知られています。その結果、インプラント体と顎の骨がうまく結合せず、治療の成功率が低下する可能性があるのです。
また、喫煙者はインプラント周囲炎という炎症を引き起こすリスクも高くなります。この病気は、インプラントの周囲に炎症が生じて骨が溶かされるもので、最悪の場合、インプラントを撤去しなければならないケースもあります。
そのため、インプラント治療を希望する場合は、禁煙を強くすすめられることがほとんどです。少なくとも治療前後の一定期間は喫煙を控える必要があります。長期的にインプラントを維持したいのであれば、喫煙習慣の見直しが欠かせません。
自己管理が難しい人
インプラント治療では、治療後のセルフケアと定期的な通院が欠かせません。
毎日の歯磨きや定期的なメンテナンスを継続できない場合、インプラント周囲に炎症が起こりやすく、結果として脱落するリスクが高まります。また、口腔内の状態を良好に保つためには、歯科医師の指示を守ることも重要です。
生活習慣が不規則で通院が困難な方や、歯科治療に対する協力度が低い方には、インプラントよりもほかの治療方法が適していると判断されることがあります。
顎の骨の成長が完了していない未成年
成長期の子どもや10代の未成年は、まだ顎の骨が発達途中にあります。そのため、インプラントを埋めても、その後の骨の成長によって位置がずれたり、噛み合わせが変わったりする可能性があります。そのため、顎の成長が止まるまではインプラント治療は行われないのが一般的です。
成長のスピードには個人差があるため、年齢だけで判断せず、必要に応じてレントゲンなどで骨の状態を確認することが大切です。将来的にインプラントを検討する場合には、それまでの期間は入れ歯などで補う方法もあります。
インプラント治療の適応となる人とは?

ここでは、インプラントが可能とされる方の特徴について詳しく解説します。
全身の健康状態が良い方
インプラント治療は手術をともなうため、体全体が健康であることが大切です。
糖尿病や心臓病などの持病があっても、医師の管理のもとで安定していれば治療が可能な場合もあります。年齢だけで適応が決まるわけではなく、高齢の方でも健康状態が良ければインプラントが選択肢となります。
治療に先立って全身の健康チェックが行われるため、まずは体の状態を正確に把握することが重要です。
顎の骨に十分な厚さと高さがある人
インプラント治療では、人工の歯根を顎の骨にしっかり固定する必要があります。そのため、顎の骨にある程度の厚みや高さがあることが重要です。
歯を失ってから時間がたっていない場合や、歯周病の影響が少ない場合には、骨の状態が良好なことが多く、治療を進めやすくなります。治療を始める前には、レントゲンやCTなどの検査で骨の状態を確認し、その人に合った方法を検討していきます。
歯科医師の指示に従える人
インプラント治療では、手術だけでなく、その後のケアがとても大切です。
治療が終わったあとも、毎日しっかり歯磨きをして口の中を清潔な状態に保ち、定期的に歯科医院でのメンテナンスを受ける必要があります。こうしたケアをきちんと続けることで、インプラントを健康な状態で長く使うことができます。
また、歯科医師からの説明やアドバイスを理解し、それに合わせて行動できることも大切です。
インプラント治療ができない場合の選択肢
インプラントが適さない場合でも、歯を補う治療法はいくつか存在します。ここでは、代表的な選択肢として入れ歯とブリッジについてご紹介します。
入れ歯
入れ歯は、失った歯の機能を回復させる人工歯です。部分的に歯を失った場合には部分入れ歯、すべての歯がない場合には総入れ歯が使われます。
入れ歯は手術を必要とせず、短い期間で作ることができます。顎の骨が少ない人や、全身の健康状態に不安がある人にも対応しやすい治療法です。
ただし、慣れるまでに違和感を覚えやすく、噛む力や話しやすさが天然の歯と比べてやや劣ることがあります。使いながら定期的に調整することで、快適に使い続けることができます。
ブリッジ
ブリッジは、失った歯の両隣にある歯を支えにして、橋のように人工の歯を固定する治療法です。しっかりと固定されるため違和感が少なく、自然に近い噛み心地が得られることが特長です。インプラントのような手術が必要ないため、治療期間も短く済みます。
ただし、支えとする両隣の健康な歯を削る必要があり、その歯への負担が大きくなる可能性があります。支える歯がしっかりしていることが条件となるため、事前の検査が欠かせません。歯を失った本数が少ない場合には、有力な選択肢となります。
まとめ

インプラント治療は、見た目や噛む機能を自然に近い形で回復できる方法として、多くの人に選ばれています。
ただし、全身の健康状態や顎の骨の状態、日々のケアが行えるかどうかなど、いくつかの条件を満たしている必要があります。もしインプラントが難しい場合でも、入れ歯やブリッジといった他の治療法を検討することができます。
どの治療法が自分に合っているかを知るためには、まず歯科医院での検査や相談が大切です。一人ひとりの状況に合わせて、無理のない治療を選ぶことが、将来の口の健康を守ることにつながります。
インプラント治療を検討されている方は、港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」にお気軽にご相談ください。
当院では、院長が全ての患者さんを対応するなど、患者さんの悩みに本気で向き合っています。歯を守りたい、芸能人のような歯にしたい、他院で断られたなどのお悩みを抱えている方はぜひご連絡ください。
当院のホームページはこちら、お問い合わせも受け付けておりますので、ご活用ください。
審美歯科治療の費用はいくら?保険適用の有無も解説
2025年12月25日
こんにちは。港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」です。

審美歯科は、見た目の美しさを追求する歯科治療として多くの方に関心を持たれています。白い歯や整った口元は、第一印象に大きく影響するため、特に人前に出る機会が多い方々にとって審美歯科は魅力的な選択肢となっています。
しかし「費用はどれくらいかかるの?」「保険は適用されるの?」といった疑問も少なくありません。
この記事では、審美歯科で行われる代表的な治療とその費用、保険の適用可否などについて詳しく解説します。
審美歯科とは

審美歯科とは、歯の機能を回復させるだけではなく、見た目の美しさを追求する歯科治療の一分野です。例えば、変色した歯にはホワイトニングやセラミッククラウンを施すなど、患者さまが求める美しさの基準に合わせて治療を進めます。
審美歯科の目的は、単に歯の見た目を良くすることだけではありません。笑顔に自信を持てるようにしたり、心理的な負担を軽減したりすることも目指します。
審美歯科で行う治療の費用

審美歯科の治療は自由診療となるため、各医院の方針や立地、使用する材料などによって費用が大きく異なります。ここでは、代表的な審美歯科の治療の種類別に、費用の目安をご紹介します。
ホワイトニング
ホワイトニングは、歯を削らずに白さを取り戻す治療です。主に3つの種類があるので、それぞれの特徴と費用の目安をご紹介していきます。
オフィスホワイトニング
オフィスホワイトニングとは、歯科医院で施術を行うホワイトニング方法です。専用の薬剤を口に塗布し、特殊な光を照射することで、歯を白くしていきます。
即効性が期待できることがこの方法の特徴で、1回の施術でも効果を実感できる方もいるでしょう。その一方で、効果が持続しにくく、定期的な施術が必要になる場合があります。
費用は1回あたり3万円~8万円程度で、使用する薬剤やクリニックの設備によって価格が異なります。
ホームホワイトニング
ホームホワイトニングとは、自宅で施術を行う方法です。歯科医院で自分の歯形に合わせたマウスピースを作成し、ホワイトニング剤を受け取って実施します。ご自宅でマウスピースにホワイトニング剤を塗布して装着し、歯を漂白していきます。
初回はマウスピースの作成料がかかりますが、歯列が大きく変わらなければ薬剤の追加だけで施術を継続できます。マウスピースの作成には2万円〜4万円程度、薬剤の購入費用は5,000円〜1万円程度が目安です。
デュアルホワイトニング
デュアルホワイトニングは、オフィスホワイトニングで希望の白さを目指したあとに、ホームホワイトニングでメンテナンスを続ける方法です。即効性と持続性の両方を得られますが、費用は高くなる傾向があります。
費用の目安は、5万円〜15万円程度でしょう。
セラミック治療
セラミック治療は、自然な白さと透明感を生み出すセラミックを使用し、見た目の美しさを追求する治療法です。歯を削ってセラミックの詰め物や被せ物をします。虫歯治療後の詰め物・被せ物として使用することもあれば、事故などで歯を損傷した場合の補修に使用することもあります。
セラミックは耐久性にも優れており、正しいケアを続ければ10年以上使用することも可能です。セラミックの種類ごとの特徴と費用は、以下のとおりです。
オールセラミック
オールセラミックは、すべてセラミックで作られた素材です。透明感が高く、周囲の自然な歯とのなじみが良いため、目立ちやすい前歯の治療で使用されることが多い素材です。
耐久性も優れており、適切なケアを行えば長期間使用できますが、衝撃に弱い傾向があります。費用は1本あたり8〜16万円程度が相場です。
ジルコニア
ジルコニアは、人工ダイヤモンドとも呼ばれるほど強度が高い素材です。そのため、奥歯などの強い力がかかりやすい部位に使用されることが多いです。
ほかのセラミックと比べると高額になるケースが多く、費用の目安は9万〜20万円程度です。
e-max(イーマックス)
e-maxは、ガラス素材を強化したセラミックです。透明感のある仕上がりで審美性に優れている一方で、やや割れやすいという特徴があります。費用は4万円〜14万円程度です。
メタルボンド
金属のフレームにセラミックを焼き付けた被せ物で、強度と見た目を両立できます。ただし、内側に金属が使用されているため、オールセラミックに比べると透明感は劣ります。また、金属アレルギーをお持ちの方や、リスクを避けたい方は選択しないほうが良いでしょう。
費用相場は、1本あたり5万〜10万円程度です。
ラミネートベニア
ラミネートベニアとは、前歯の表面を薄く削り、薄いセラミックを貼り付けて歯の形や色を整える治療です。歯列矯正では歯を移動させて見た目を整えるため、歯の移動に時間がかかることが多いです。
一方、ラミネートベニアは歯を削ってセラミックを貼り付ける治療なので、矯正治療よりも短い期間で見た目を整えられます。ただし、歯を移動させるわけではないため、歯並びや噛み合わせの問題を根本から解消できる治療法ではありません。
また、歯並びの乱れが重度の場合などは、ラミネートベニアでは対応できないこともあります。費用は1本あたり8万円〜15万円程度です。
歯列矯正
歯並びを改善して、自然な見た目の美しさと噛み合わせの安定を図る治療です。主な矯正方法が2つあるので、詳しく確認していきましょう。
ワイヤー矯正
ワイヤー矯正は、歯の表面に直接ブラケットと呼ばれる装置を装着し、そこにワイヤーを通して力をかけて歯並びを整える治療方法です。費用の相場は、部分矯正で30万円〜60万円、全体矯正で50万円〜120万円です。
審美歯科においては歯の裏側に装置を装着する裏側矯正や、透明、もしくは歯に近い色の装置を使用できることもありますが、どちらも高額になる傾向があります。
マウスピース矯正
マウスピース矯正は、透明なマウスピースを使用して歯を少しずつ移動させる方法です。装置が目立ちにくく、食事や歯磨きの際には外せることが特徴です。部分矯正の費用は20万円〜60万円程度、全体矯正では60万円〜100万円程度かかります。
ガミースマイル治療
笑ったときに歯ぐきが過度に露出する状態を、ガミースマイルといいます。この状態を改善する治療も、審美歯科で受けられることが多いです。
術式によって異なりますが、1万円〜10万円程度が相場でしょう。
審美歯科治療に保険は適用される?

審美歯科治療は、一般的に保険が適用されない自由診療に分類されます。虫歯や歯周病のような機能回復を目的とした治療ではなく、見た目の改善を目的とするケースが多いためです。
審美歯科治療は医療費控除の対象?

医療費控除とは、1年間に支払った医療費が一定額を超えた場合に、確定申告することで受けられる所得控除のことです。歯科治療の費用に限らず、公共交通機関を利用して通院した場合の通院費なども控除の対象となります。
審美歯科治療のうち、医療費控除の対象となるのは、虫歯や歯周病などの口腔トラブルや、噛み合わせの問題などを改善することを目的とした治療です。虫歯の治療後にセラミックを被せ物に選択する場合や、噛み合わせを整えるために矯正治療を受けた場合などは、医療費控除の対象になるかもしれません。
まとめ

審美歯科とは、機能回復だけでなく美しさも追求する歯科治療の分野です。一般的に保険が適用されないことが多く、治療内容によって費用は大きく異なります。
しかし、見た目の改善によって自信が持てるようになり、対人関係や仕事への意欲が高まったという声も多く、金銭的な価値以上のメリットを得られるケースも少なくありません。大切なのは、費用だけで判断するのではなく、自分の目的や予算に合った治療法を選ぶことです。
審美歯科を検討されている方は、港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」にお気軽にご相談ください。
当院では、院長が全ての患者さんを対応するなど、患者さんの悩みに本気で向き合っています。歯を守りたい、芸能人のような歯にしたい、他院で断られたなどのお悩みを抱えている方はぜひご連絡ください。
当院のホームページはこちら、お問い合わせも受け付けておりますので、ご活用ください。
審美補綴とは?美しく噛める歯を作る治療の種類と特徴
2025年12月18日
こんにちは。港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」です。
「銀歯が目立つのが恥ずかしい」「失った歯を自然な見た目で治したい」と考えている方は少なくありません。歯科治療において、機能の回復だけでなく審美性も重視した治療方法が審美補綴です。
この記事では、審美補綴の基本的な概要からメリットとデメリット、具体的な治療の種類やそれぞれの特徴まで解説していきます。審美補綴治療について理解を深めるために、ぜひ参考にしてください。
審美補綴とは
審美補綴とは、歯の見た目を美しく整えるだけでなく、噛む力や発音のしやすさといった日常生活に欠かせない機能面まで回復させる治療です。
補綴治療といえば、虫歯などで失った歯の機能を補うために詰め物や被せ物を入れるものと考える方が多いでしょう。しかし、審美補綴はその枠を超え、より総合的なアプローチを行う点が特徴です。
審美補綴では、まず歯の形や大きさ、色、位置を細かく評価し、周囲の歯や噛み合わせとの調和を考慮しながら精密に設計します。口元だけでなく顔全体とのバランスも反映されるため、単に歯を白くするだけの処置とは異なり、自然で違和感のない仕上がりが期待できます。
さらに、噛み合わせが整うことで咀嚼や発音といった機能性も高まり、見た目の美しさと口腔機能のどちらもバランスよく向上させられます。
審美補綴は、長期的に健康で自信の持てる笑顔を手に入れるために欠かせない治療といえます。
審美補綴治療の種類
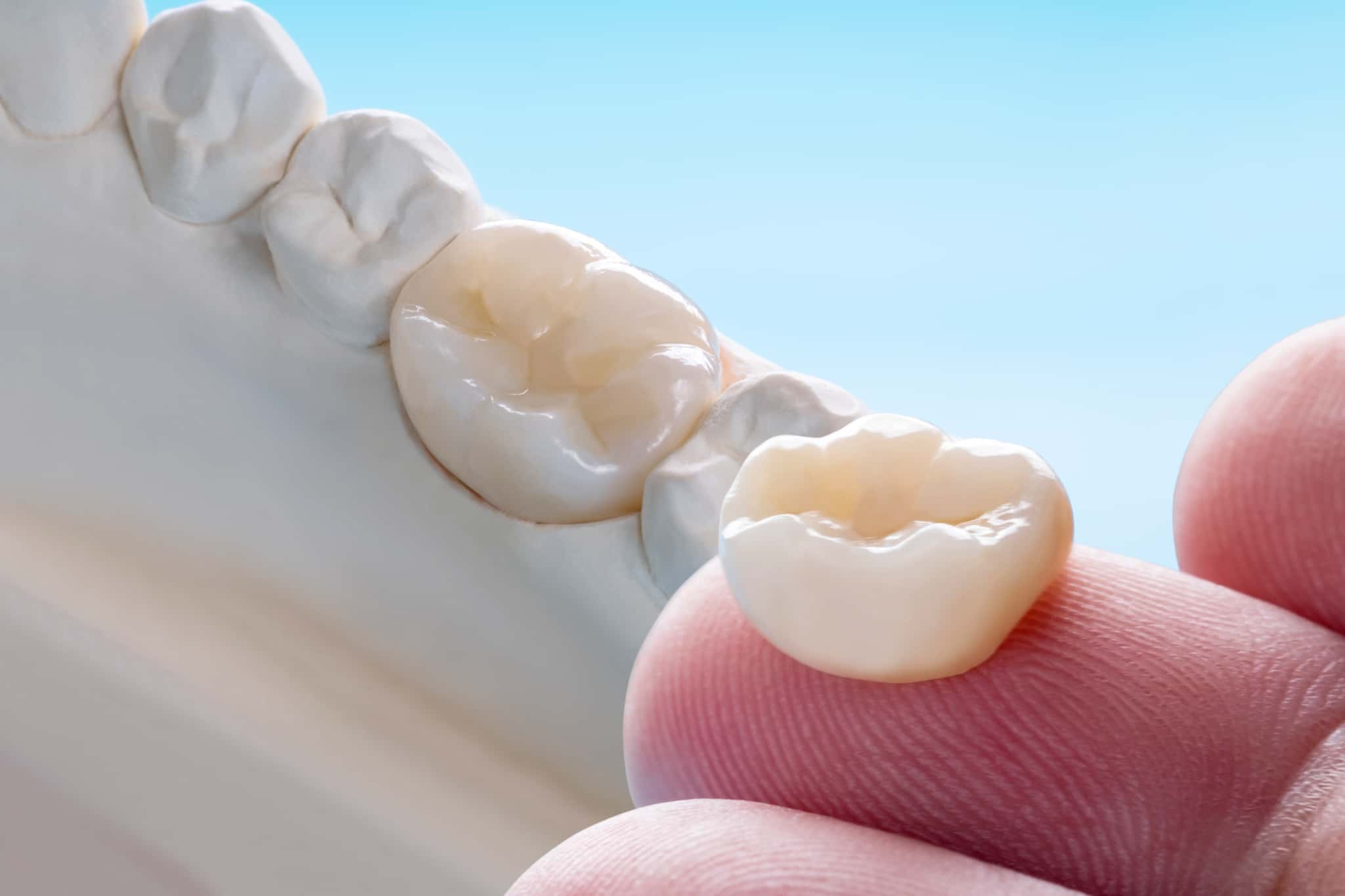
審美補綴治療には多くの選択肢があり、患者さまのお口の状態や理想とする仕上がりに応じて選択します。ここでは、代表的な治療方法とその特徴について解説します。
オールセラミッククラウン
オールセラミッククラウンは、金属を一切使用せず、セラミックのみで作られた被せ物です。歯を全周にわたって削ったうえで装着するタイプの被せ物で、見た目の美しさと生体親和性の高さが特徴です。
天然歯に近い透明感や色調を再現できるため、特に前歯などの見た目が重視される部位に使用されることが多いです。また、表面が非常に滑らかで汚れが付着しにくいため、虫歯や歯周病のリスクを軽減する効果も期待できます。
金属を含まないため金属アレルギーの心配がなく、歯茎の黒ずみ(メタルタトゥー)が起こらない点も大きなメリットです。
一方で、強い力が加わると割れたりひびが入ったりする可能性があるため、奥歯など噛む力が強くかかる部位では慎重な判断が必要です。
ジルコニアクラウン
ジルコニアクラウンは人工ダイヤモンドとも呼ばれるジルコニアを素材にした被せ物で、非常に高い強度を持ちながら、白く美しい見た目を実現できるのが特徴です。強度が高いため噛む力が強くかかる奥歯にも安心して使用できるのが大きな利点です。
従来のセラミックでは強度不足が懸念される部位でも、ジルコニアなら問題なく使用できます。また、金属アレルギーの心配もありません。
審美面では、オールセラミックほどの透明感はないものの、耐久性と見た目のバランスに優れているため、前歯から奥歯まで幅広い部位で使われています。
メタルボンド
金属のフレームの外側にセラミックを焼き付けた被せ物です。金属の強度とセラミックの美しさを兼ね備えているため、長年にわたり審美補綴の代表的な治療法として用いられてきました。
奥歯など噛む力が強くかかる部位にも安心して使用できるのが大きな特徴で、外側はセラミックで覆われているため、自然な色調を再現でき、見た目の美しさも保てます。
ただし、内側に金属を使用しているため、歯茎が下がると境目が黒く見えることがあり、金属アレルギーの方には適さない場合があります。また、透明感はオールセラミッククラウンほどではありません。
ラミネートベニア
ラミネートベニアは、歯の表面をごく薄く削り、その上にセラミック製の薄いシェル(チップ)を貼り付ける治療方法です。付け爪のようなイメージで、歯の色や形を美しく整えることができ、主に前歯の審美改善に用いられます。
ホワイトニングでは改善が難しい変色や、軽度の歯並びの乱れ、すきっ歯などを短期間で整えられる点が大きなメリットです。削る量も通常0.5mm程度と非常に少なく、歯への負担を抑えながら見た目を改善できます。
一方で、強い衝撃によって外れる可能性があるほか、歯ぎしりが強い方では破損や脱離のリスクが高くなるため、適応の判断が必要です。
ブリッジ
ブリッジは、失った歯の両隣を支えにして連結した被せ物を装着する方法です。審美補綴では、天然歯に近い色調と透明感を持つセラミックやジルコニアを人工歯に用いることで、金属製のブリッジに比べて自然な見た目を再現できます。
審美補綴治療のメリット

審美補綴で使用する素材は、天然歯の色調に近いため、周囲の歯と調和した自然な仕上がりが得られます。さらに、使用するセラミック素材は耐久性に優れており、長期間にわたって快適に使用できる点も魅力です。
歯の形や大きさが整うことで噛み合わせが改善され、食事のしやすさが向上するケースも少なくありません。また、発音がより明瞭になるなど、日常生活の質にプラスの影響を与えることもあります。
加えて、セラミック素材は表面が滑らかで汚れが付着しにくく、清掃性が高いことも大きな利点です。汚れがたまりにくいことで虫歯や歯周病の予防にもつながり、口腔内全体の健康維持に役立ちます。
審美補綴治療のデメリット

メリットが多い一方で、留意すべき点も存在します。
まず、自由診療となる場合が多く、保険診療に比べて費用が高くなる傾向があります。素材や作製方法によっても価格が変わるため、事前にしっかり相談することが大切です。
また、セラミック素材は強度が高いものの、強い衝撃が加わると割れる可能性がゼロではありません。特に、歯ぎしりや食いしばりが強い方は、ナイトガードの使用を勧められる場合があります。
加えて、治療の精度は歯科医師の技術や作製する歯科技工士の経験に大きく影響されます。質の高い治療を受けるためには、審美補綴に詳しい歯科医院を選ぶことが大切です。
歯を失った場合の治療方法
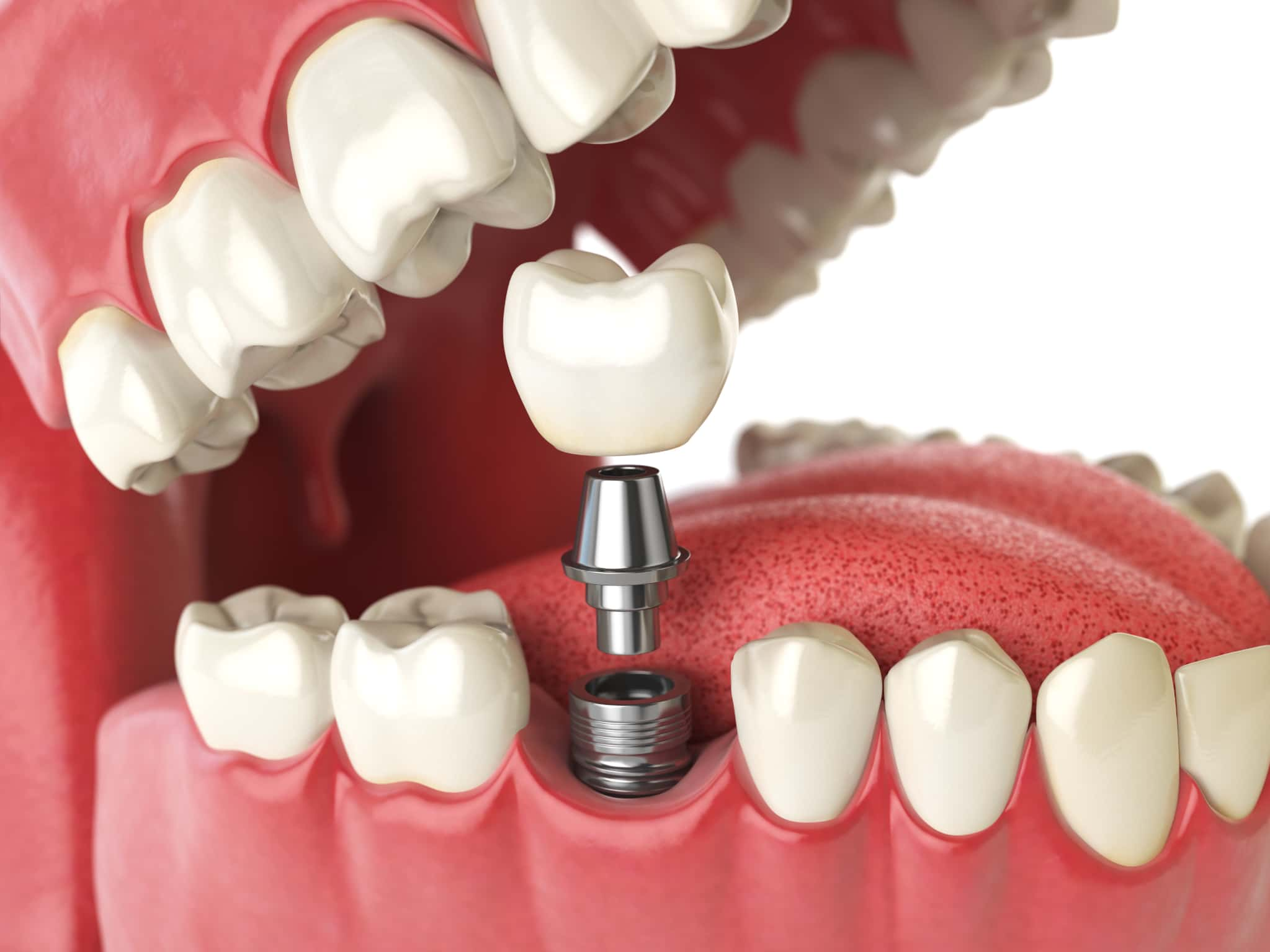
審美補綴は単に形を整える治療だけでなく、歯を失った部分を補う方法にも深く関わっています。
インプラント
インプラントは、歯を失った部分の顎の骨に人工歯根を埋め込み、その上に人工歯を装着する治療法です。審美補綴の観点から見ると、最も天然歯に近い見た目と機能を再現できる治療法といえます。
最大の利点は、両隣の健康な歯を削る必要がない点で、失った歯の部分だけに治療を施すため、他の歯に負担をかけません。また、顎の骨に直接固定されるため、天然歯と同じような噛み心地を得られ、硬いものでもしっかりと噛むことができるでしょう。
ただし、インプラント治療には外科手術が必要で、治療期間が長くなります。また、費用も高額になりやすく、全身疾患がある方や喫煙習慣のある方では、適用できない場合もあります。
ブリッジ
ブリッジは失った歯の両隣の歯を支えとして、人工歯を固定する治療法です。インプラントに比べて治療期間が短く、外科手術が不要なため身体への負担が少ない点が利点です。
また、固定式であるため義歯のような取り外しの手間がなく、違和感が少ないまま天然歯に近い感覚で使用できます。噛む力も義歯より強く、日常的な食事において不自由を感じにくいでしょう。
一方で、健康な両隣の歯を大きく削る必要があるため、他の歯への負担がかかる点は避けられません。さらに、支えとなる歯に負担が集中するため、将来的にこれらの歯にトラブルが生じるリスクがある点には注意が必要です。
義歯(入れ歯)
義歯は取り外し式の人工歯で、部分入れ歯と総入れ歯があります。審美補綴の観点からは、金属のバネを使わないノンクラスプデンチャーと呼ばれるタイプが、自然な見た目を重視する方に選ばれています。
最大の利点は、歯を大きく削る必要がなく、治療費用も比較的抑えられる点です。また、多くの歯を失った場合でも対応できるため、幅広い症例に対応可能です。
一方で、取り外しが必要なため異物感を覚えやすく、慣れるまで時間がかかることがあります。さらに、噛む力はインプラントやブリッジに比べて弱く、硬い食べ物を噛みにくい場合がある点は注意が必要です。
まとめ

審美補綴は、歯の美しさと機能性の両方を改善できる治療です。セラミックやジルコニアといった素材を用いることで、自然な見た目と高い耐久性を兼ね備えた補綴物を実現できます。
メリットが多い反面、費用面や素材の特性に対する理解も必要です。自分に合った治療を選ぶためには、悩みや希望を丁寧に聞き取り、適切な治療プランを提案してくれる歯科医院を選ぶことが大切です。
審美補綴を検討されている方は、港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」にお気軽にご相談ください。
当院では、院長が全ての患者さんを対応するなど、患者さんの悩みに本気で向き合っています。歯を守りたい、芸能人のような歯にしたい、他院で断られたなどのお悩みを抱えている方はぜひご連絡ください。
当院のホームページはこちら、お問い合わせも受け付けておりますので、ご活用ください。
インビザラインとは?メリットや費用、治療の流れを解説
2025年12月11日
こんにちは。港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」です。
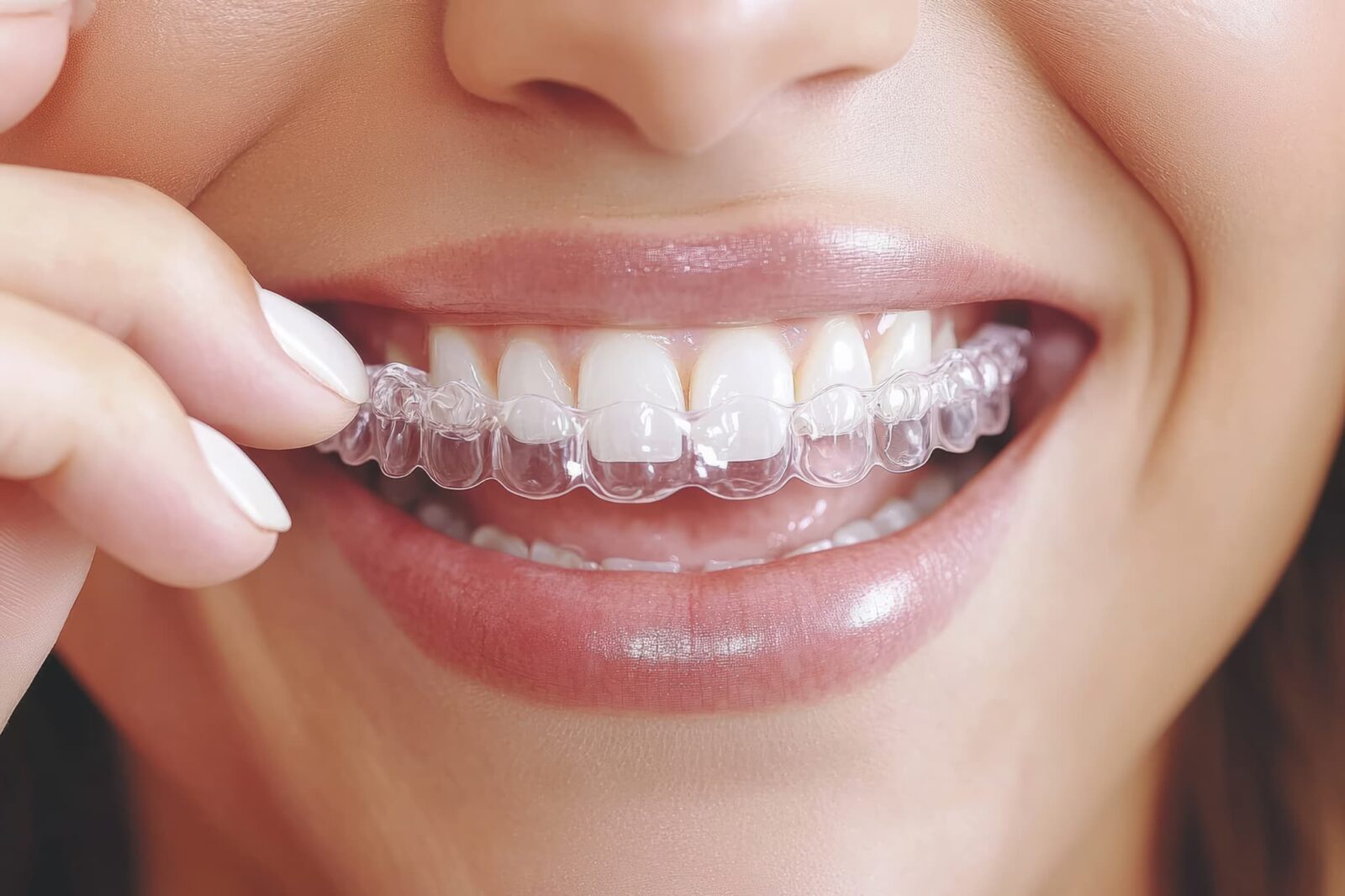
インビザラインは、アメリカのアライン・テクノロジー社が開発した、透明で取り外し可能なマウスピース型の矯正装置です。従来のワイヤー矯正と比べて目立ちにくく、日常生活に支障をきたしにくいことから、多くの人に選ばれています。
今回は、インビザラインの仕組みから、メリット・デメリット、治療の流れについて詳しく解説します。インビザラインでの矯正を検討している方は、ぜひ参考にしてください。
インビザラインとは

インビザラインとは、透明なマウスピース型の矯正装置(アライナー)を用いて歯並びを整える矯正装置のことです。形が少しずつ異なるマウスピースを交換しながら、歯を理想の位置へ少しずつ移動させます。
痛みや不快感が少なく、自分で取り外しが可能なため、普段どおりに食事ができます。見た目も透明で目立ちにくく、人と接することの多い社会人や学生にも支持されている治療法です。
また、ブラケットやワイヤーを使わないため、口腔内を傷つけにくく、生活への支障も少ないといわれています。
インビザラインのメリット

インビザラインには、ほかの矯正方法にはない多くのメリットがあります。以下に詳細をまとめたので、ぜひ参考にしてください。
目立ちにくい
インビザラインは透明なマウスピースであるため、装着していても周囲に気づかれにくいです。写真を撮影する際や、人前でプレゼンやスピーチをする際などでも、口元を気にする必要がありません。装置の見た目が気になる方や人と話す機会が多い方にとって、目立ちにくいのは大きなメリットといえるでしょう。
食べ物・飲み物の制限を受けにくい
従来のワイヤー矯正では、ワイヤーとブラケットを外せないため、食べ物に注意しなければなりません。硬いものを噛むと装置が破損したり、色の濃いものを口に入れるとブラケットが変色したりする恐れがあるのです。
一方で、インビザラインは、食事の際にマウスピースを取り外せるため、普段どおり食事を楽しめます。ワイヤー矯正のように食べ物が装置に挟まる心配もないため、歯磨きもしやすいでしょう。食べ物によって装置が破損するリスクがないのはメリットといえます。
痛みが少ない
ワイヤー矯正では装置を固定し、歯科医院でワイヤーを締めることで歯に力をかけ、歯を動かしていきます。力がかかっていることに歯が慣れるまで、強い痛みを感じやすいです。
インビザラインでは、歯にかける力をコントロールしながら、段階的に歯並びを整えていきます。痛みがないわけではありませんが、ワイヤー矯正よりも少しずつ力を加えるため、痛みを感じにくいとされているのです。
お口の中を清潔に保ちやすい
ワイヤー矯正の場合、装置の中に食べカスが挟まったり、ブラケットの下に汚れが残ったりしやすく、清掃しにくいという欠点があります。矯正による影響で磨き残しが増えると、虫歯のリスクも高まります。
しかし、インビザラインでは装置を外した状態で歯磨きができるため、ワイヤー矯正に比べて磨き残しにくいです。お口の中を清潔に保ちやすく、虫歯や歯周病になるリスクを抑えられます。
通院回数が少ない
ワイヤー矯正では、通院時にワイヤーを調整して歯に力をかける必要があるため、1ヶ月に1回程度の通院が必要です。
一方、マウスピース矯正では自宅で次のマウスピースへ交換して治療を進められるため、ワイヤー矯正よりも通院間隔を空けられることが多いです。最初のうちは1ヶ月に1回ペースでチェックすることもありますが、状態が安定していれば2〜3ヶ月に1回に間隔を空けられるケースもあります。
インビザラインのデメリット

インビザラインには多くのメリットがある一方で、注意点もあります。治療を始める前に、デメリットについてもしっかりと理解しておくことが大切です。
装着時間を守らないと効果が出にくい
インビザラインは、1日20〜22時間以上の装着が推奨されています。装着時間を守らないと歯の移動が計画通りに進まず、予定した通りに歯並びが整わないおそれがあります。特に、仕事や学校などで外す時間が長くなりやすい方は、装着時間が守れているか注意しなければなりません。
装着時間が不足している状態が続くと、治療計画を見直さなければならない場合もあります。治療期間が延びたり、費用が余分にかかったりする可能性もあるため、指示通りに装着することが大切です。
紛失・破損のおそれがある
インビザラインのマウスピースは取り外しができる反面、紛失や破損のリスクがあります。外食時や旅行先でケースに入れずに保管していた場合、破損したり紛失したりするケースも少なくありません。
破損や紛失が発生した場合は、作り直しが必要となり、2週間から1ヶ月程度かかることが多いです。治療をスムーズに進めるために、マウスピースの管理には注意しましょう。
適応できない症例もある
インビザラインは、マウスピース矯正のなかでは対応範囲が広いとされていますが、すべての歯並びや噛み合わせの問題に対応できるわけではありません。たとえば、大きな歯の移動が必要なケースや、骨格に問題があるケースでは、対応が難しい場合があります。
対応が難しい場合は、ワイヤー矯正や、外科的治療などほかの治療法が検討されます。ご自身のケースで対応が可能かどうかは、歯科医師に相談しましょう。
インビザラインの費用

インビザラインの治療費用は、症例の難易度や歯科医院によって異なりますが、全体矯正は60万円~120万円程度、前歯のみの部分矯正は30〜60万円程度が相場です。
治療費には、マウスピースの作製費用のほか、診察料保定装置(リテーナー)の費用などが含まれる場合もあります。通院のたびに調整料が発生するケースもあるため、トータルでどれくらいかかるのかを確認しておくと費用計画が立てやすいでしょう。
インビザラインは保険適用外の治療ですが、医療費控除の対象になる場合があります。医療費控除とは、1年間に一定額以上の医療費を支払った場合に、確定申告を行うことで所得税の一部が還付される制度です。
申請には領収書が必要となるため、治療費の確認や支払いの際に忘れず領収書をもらい、大切に保管しておきましょう。
インビザラインの治療の流れ
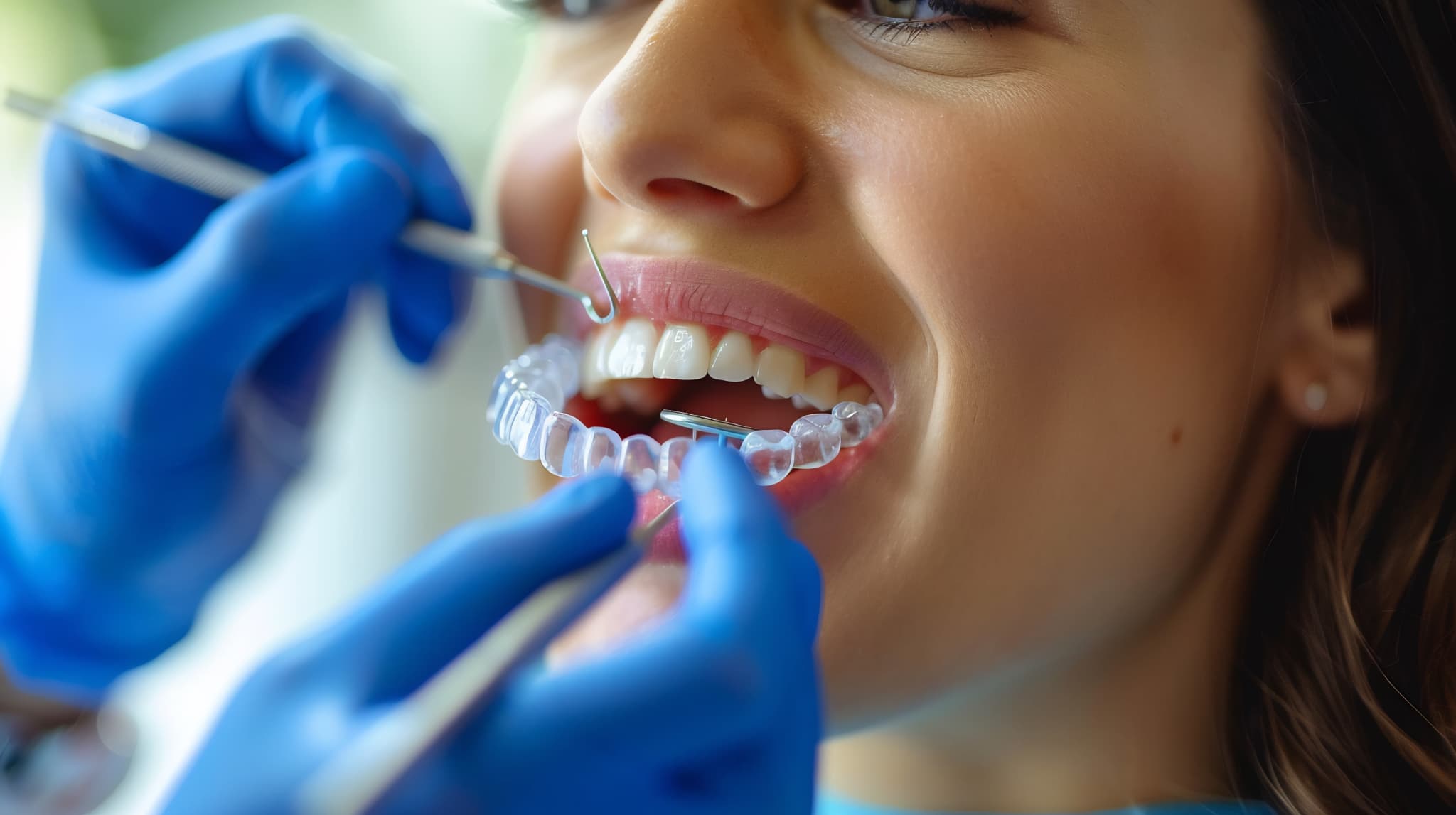
インビザラインの治療の流れは、以下のとおりです。
初診・相談
治療を始める前には、まず歯科医院で相談します。口腔内や、歯列と噛み合わせの状態のチェックが行われます。
精密検査
インビザラインで治療が可能な状態だと判断された場合は、精密検査に進みます。通常の歯科検診では測定しきれない情報を得るために、専用の機器を使用して、精密度の高いデータを集めます。
治療計画の立案
歯型をスキャンしたあとはシミュレーションを行い、歯の動きを細かく解析します。シミュレーションによって、治療のゴールを確認できるのがインビザラインの大きな特徴です。
歯をどのように、どの順番で動かしていくのか、治療開始前に確認することが可能です。治療後の仕上がりの予測や、治療費用・期間について十分に説明を聞いたうえで、治療するかどうかを判断します。
治療開始
マウスピースが作成され、歯科医院に届いたら治療開始です。装置の装着方法や対応方法について、歯科医師や歯科衛生士から指導を受けます。装着方法や装着時間を適切に理解しておきましょう。
定期検診
定期検診では、歯科医師によって歯の動き具合や顎の成長具合などのチェックが行われます。必要に応じてマウスピースの交換や治療計画の見直しが行われることもあります。
保定
インビザラインでの矯正治療が完了したあとも、歯並びを安定させるため、保定期間が必要になります。保定とは、歯が元の位置に戻ろうとして動く後戻りが起こらないように、歯を固定することです。
保定装置の装着を自己判断でやめたり、保定装置が破損したまま使い続けたりすると、後戻りによって歯並びが乱れることがあります。歯を移動させる期間が終わった後も保定装置をしっかり装着し、美しくなった歯並びを維持しましょう。
まとめ

インビザラインは、透明なマウスピースを使って歯並びを整える矯正装置です。笑ったり話したりしても目立ちにくく、周囲の人に気づかれる心配がほとんどありません。食事や歯磨きの際には取り外しができるため、お口の中を清潔に保ちやすいのもメリットです。
ただし、マウスピースの装着時間が不足すると、計画どおりに歯が動かない可能性があります。また、大きく歯を動かさなければならないケースや、骨格に問題があるケースでは、適応できない場合もあります。ご自身に合っているかどうかを判断するためには、まずは歯科医院で相談しましょう。
インビザラインを検討されている方は、港区南青山、東京メトロ「外苑前駅」より徒歩4分にある歯医者「エストデンタルケア南青山」にお気軽にご相談ください。
当院では、院長が全ての患者さんを対応するなど、患者さんの悩みに本気で向き合っています。歯を守りたい、芸能人のような歯にしたい、他院で断られたなどのお悩みを抱えている方はぜひご連絡ください。
当院のホームページはこちら、お問い合わせも受け付けておりますので、ご活用ください。










 MAIL相談
MAIL相談